 Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam
Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam -
 Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam
Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam -
 Người Việt tiêu thụ muối gần gấp đôi mức khuyến cáo của Tổ chức Y tế thế giới
Người Việt tiêu thụ muối gần gấp đôi mức khuyến cáo của Tổ chức Y tế thế giới -
 Tin mới y tế ngày 16/5: Xây dựng “bộ khung chuẩn” cho bác sỹ y học cổ truyền
Tin mới y tế ngày 16/5: Xây dựng “bộ khung chuẩn” cho bác sỹ y học cổ truyền -
 TP.HCM hỗ trợ toàn diện Bệnh viện Bà Rịa, hướng tới bệnh viện cửa ngõ phía Đông Nam
TP.HCM hỗ trợ toàn diện Bệnh viện Bà Rịa, hướng tới bệnh viện cửa ngõ phía Đông Nam -
Tuần Lễ Vàng 2026 - Tiếp thêm hy vọng cho các gia đình hiếm muộn -
Dịch sốt xuất huyết tăng cao, chuyên gia cảnh báo biến chứng nặng của bệnh
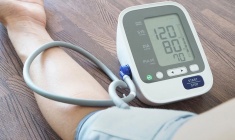
Tăng huyết áp không điều trị, người phụ nữ 44 tuổi suy thận giai đoạn 4
Chị Hằng, 44 tuổi, từng được chẩn đoán tăng huyết áp thai kỳ khi mang thai con thứ ba cách đây 8 năm. Khi đó, nhờ sự theo dõi sát sao của bác sỹ và dùng thuốc kiểm soát huyết áp, chị sinh con an toàn ở tuần thai thứ 39, không gặp các biến chứng như tiền sản giật hay sinh non. Sau sinh, thấy sức khỏe ổn định, chị chủ quan không tái khám, cũng không theo dõi huyết áp tại nhà.
 |
| Ảnh minh họa |
Cuối tháng 9/2025, chị bắt đầu xuất hiện các triệu chứng như đau đầu, chóng mặt, mệt mỏi, da xanh xao. Tự mua thuốc giảm đau về uống nhưng không thuyên giảm, đo huyết áp tại nhà thấy chỉ số lên tới 190/110 mmHg, chị đến bệnh viện thăm khám.
Tại đây, chị được chẩn đoán bị suy thận mạn giai đoạn 4, thiếu máu liên quan đến bệnh thận và tổn thương đáy mắt do tăng huyết áp kéo dài. Các bác sỹ nhận định chị Hằng đã bị tăng huyết áp trong nhiều năm nhưng không được điều trị đúng cách, dẫn đến biến chứng nghiêm trọng lên thận và mắt.
Tăng huyết áp thai kỳ là tình trạng xảy ra ở khoảng 5-10% phụ nữ mang thai sau tuần thứ 20, thường tự hết sau sinh khoảng 6 tuần. Tuy nhiên, đây có thể là dấu hiệu sớm của tăng huyết áp mạn tính về sau, nếu không theo dõi, bệnh sẽ âm thầm tiến triển và gây tổn thương các cơ quan quan trọng.
Trường hợp của chị Hằng là một minh chứng rõ ràng: dù huyết áp được kiểm soát tốt trong thai kỳ, sau sinh không tái khám đã tạo điều kiện cho bệnh phát triển âm thầm, chỉ đến khi xuất hiện triệu chứng rõ rệt thì tổn thương đã nặng nề.
Các bác sỹ chuyên khoa tim mạch và nội thận đã hội chẩn và quyết định điều trị bảo tồn vì bệnh nhân chưa có phù chi, không tăng kali máu, còn tiểu được, chưa cần chạy thận nhân tạo.
Phác đồ điều trị bao gồm thuốc hạ huyết áp, điều chỉnh rối loạn mỡ máu, thuốc tạo máu và lợi tiểu. Sau hai ngày điều trị, huyết áp chị Hằng ổn định ở mức 120/80 mmHg, các triệu chứng như đau đầu, chóng mặt giảm rõ rệt. Chị xuất viện sau 6 ngày và tiếp tục điều trị ngoại trú, theo dõi định kỳ.
Theo các chuyên gia, tăng huyết áp là một trong những nguyên nhân hàng đầu gây ra các biến chứng nguy hiểm như suy tim, nhồi máu cơ tim, đột quỵ, tổn thương thận, mắt và não nếu không được kiểm soát.
Huyết áp cao kéo dài khiến hệ thống mạch máu trong cơ thể chịu áp lực lớn, dẫn đến phình giãn, xơ vữa, hẹp và tắc mạch, ảnh hưởng nghiêm trọng đến sức khỏe toàn thân. Đáng lo ngại, nhiều bệnh nhân tự ý bỏ thuốc khi thấy cơ thể khỏe mạnh, đến khi xuất hiện biến chứng mới phát hiện căn nguyên là do tăng huyết áp.
Các nghiên cứu cho thấy, nếu kiểm soát huyết áp tốt, nguy cơ đột quỵ có thể giảm 30%, nhồi máu cơ tim giảm 25% và bệnh thận mạn giảm 23%.
Vì vậy, người dân cần tầm soát huyết áp định kỳ mỗi 6 tháng đến 1 năm, đặc biệt là người có nguy cơ cao như tiền sử tăng huyết áp thai kỳ, béo phì, lối sống thiếu vận động, hoặc có người thân mắc bệnh tim mạch.
Với người đã được chẩn đoán tăng huyết áp, cần tuân thủ điều trị, đo huyết áp thường xuyên và tái khám đúng hẹn. Mức huyết áp mục tiêu phổ biến hiện nay là dưới 130/80 mmHg, tuy nhiên bác sỹ sẽ cá thể hóa mức này theo từng trường hợp.
Ngoài ra, nên kiểm tra định kỳ các chỉ số liên quan như chức năng thận, đường huyết, cholesterol, điện tim, siêu âm tim, chụp đáy mắt và siêu âm động mạch. Song song với điều trị thuốc, việc duy trì lối sống lành mạnh có vai trò rất quan trọng: ăn uống điều độ, giảm muối, tăng cường vận động, kiểm soát cân nặng, hạn chế rượu bia, bỏ thuốc lá, ngủ đủ giấc và giảm căng thẳng.
Tăng huyết áp là một bệnh lý mạn tính nhưng hoàn toàn có thể kiểm soát được nếu người bệnh tuân thủ điều trị và duy trì chế độ sinh hoạt hợp lý. Sự chủ quan và xem nhẹ triệu chứng ban đầu có thể khiến người bệnh phải trả giá bằng sức khỏe, thậm chí là tính mạng.
Bất ngờ phát hiện ung thư tim ở tuổi 42
Anh Huy, 42 tuổi, hoàn toàn khỏe mạnh, không có triệu chứng bất thường nào. Tuy nhiên, trong một lần khám sức khỏe tổng quát gần đây, anh bàng hoàng khi bác sỹ phát hiện một khối u lớn trong tim, nằm trong nhĩ trái, có nguy cơ vỡ bất cứ lúc nào, đe dọa gây đột quỵ hoặc các biến chứng nguy hiểm khác.
Theo hồ sơ bệnh án, hai năm trước anh từng siêu âm tim nhưng không phát hiện dấu hiệu bất thường. Lần này, kết quả cho thấy khối u có kích thước lên tới 47×27 mm, gần như bít kín lỗ van hai lá, gây hẹp và hở van, đồng thời cản trở dòng máu từ nhĩ xuống thất trái. Đáng lo ngại, khối u không cố định mà di chuyển theo nhịp tim, làm tăng nguy cơ vỡ đột ngột.
Theo bác sỹ Huỳnh Hoàng Khang, chuyên khoa Ngoại tim mạch, người trực tiếp thăm khám cho bệnh nhân cho biết, nếu khối u vỡ, các mảnh vụn có thể theo dòng máu lên não gây đột quỵ, xuống tim gây nhồi máu cơ tim, hoặc gây tắc động mạch ở thận, chi dưới… Ngoài ra, khối u có thể làm tắc hoàn toàn đường ra của tim trái, dẫn đến phù phổi cấp, đe dọa tính mạng bệnh nhân trong thời gian ngắn.
“Với u lớn ở nhĩ trái, phẫu thuật cần tiến hành càng sớm càng tốt. Từ lúc di chuyển bệnh nhân đến phòng mổ, gây mê cho đến khi thao tác trên tim, ekip phải làm thật nhẹ nhàng để tránh nguy cơ vỡ u đột ngột trên bàn mổ”, bác sỹ Khang chia sẻ.
Ca mổ kéo dài hơn bốn giờ, ê-kíp phẫu thuật đã lấy trọn khối u và đồng thời tiến hành sửa van hai lá. May mắn, bệnh nhân hồi phục nhanh chóng, rời phòng hồi sức chỉ sau một ngày và xuất viện sau một tuần. Tuy nhiên, kết quả giải phẫu bệnh sau đó xác định đây là một khối sarcom cơ trơn (leiomyosarcoma) - một dạng ung thư nguyên phát cực kỳ hiếm gặp của tim.
“Đa phần các khối u nhĩ trái thường là u nhầy, một dạng lành tính. Đây là lần đầu tiên trong hơn 20 năm làm phẫu thuật tim, tôi gặp trường hợp sarcom cơ trơn ở nhĩ trái”, bác sỹ Khang cho biết. Sau phẫu thuật, anh Huy được chuyển sang chuyên khoa Ung bướu để tiếp tục theo dõi và điều trị hóa, xạ trị nếu cần thiết.
Ung thư tim là căn bệnh vô cùng hiếm gặp. Theo các thống kê quốc tế, u tim nguyên phát chỉ chiếm khoảng 0,001 - 0,3% dân số, trong đó khoảng 90% là lành tính. Ung thư tim hiếm là do cơ tim cấu tạo từ các tế bào cơ biệt hóa cao, có khả năng phân chia rất thấp, khác với các tế bào gan, phổi hay dạ dày vốn dễ hình thành khối u.
Trong số các loại ung thư tim nguyên phát, loại thường gặp nhất là angiosarcoma, thường xuất hiện ở nhĩ phải. Trường hợp sarcom cơ trơn phát hiện ở nhĩ trái như anh Huy là vô cùng hiếm trong y văn thế giới.
Bệnh thường có biểu hiện không điển hình như mệt mỏi, sốt nhẹ, sụt cân, đau nhức cơ thể… hoặc hoàn toàn âm thầm không triệu chứng. Chỉ đến khi khối u phát triển lớn, người bệnh mới có biểu hiện rõ như khó thở, đau ngực, phù chân, loạn nhịp tim hay ngất xỉu do ảnh hưởng đến hoạt động bình thường của tim.
Phẫu thuật là phương pháp điều trị chủ yếu, trong một số trường hợp có thể kết hợp với hóa trị hoặc xạ trị tùy theo loại và giai đoạn khối u. Tuy nhiên, tiên lượng còn hạn chế. Các nghiên cứu cho thấy tỷ lệ sống sót sau một năm vào khoảng 50%, giảm còn 24% sau ba năm và chỉ còn khoảng 19% sau năm năm kể từ thời điểm chẩn đoán.
Bác sỹ Khang khuyến cáo, mặc dù ung thư tim rất hiếm gặp, nhưng tính nguy hiểm cao vì thường được phát hiện muộn, khi khối u đã lớn và gây biến chứng.
Do đó, việc khám sức khỏe định kỳ, trong đó bao gồm siêu âm tim và tầm soát ung thư sớm là vô cùng quan trọng. Nó không chỉ giúp phát hiện sớm các bệnh lý tim mạch mà còn có thể cứu sống người bệnh trong những tình huống tưởng chừng không thể ngờ đến.
Kỹ thuật hiện đại giúp phát hiện chính xác nguyên nhân nhồi máu cơ tim
Các kỹ thuật hình ảnh nội mạch hiện đại như chụp cắt lớp kết quang nội mạch (OCT) đang mở ra bước tiến lớn trong chẩn đoán và điều trị nhồi máu cơ tim, đặc biệt trong các trường hợp mà phương pháp chụp mạch vành kinh điển không thể phát hiện rõ nguyên nhân.
Theo Ths.Phạm Hoàng Trọng Hiếu, Trung tâm Tim mạch Can thiệp, Bệnh viện Đa khoa Tâm Anh TP.HCM, khoảng 25% trường hợp nhồi máu cơ tim không xác định được nguyên nhân qua chụp mạch vành thông thường. Tuy nhiên, điều này có thể được khắc phục nhờ kỹ thuật OCT, một phương pháp tiên tiến giúp bác sỹ “nhìn thấu” bên trong thành động mạch vành với độ phân giải cực cao.
OCT (Optical Coherence Tomography) sử dụng ánh sáng hồng ngoại để tái tạo hình ảnh chi tiết cấu trúc lòng mạch. GS-TS.Võ Thành Nhân, Giám đốc Trung tâm Tim mạch Can thiệp, Bệnh viện Đa khoa Tâm Anh TP.HCM cho biết, nếu như chụp mạch vành kinh điển chỉ cho thấy “bóng” lòng mạch, thì OCT cho phép quan sát rõ từng lớp cấu trúc của thành mạch, độ dày, thành phần mảng xơ vữa cũng như các tổn thương vi thể, với độ phân giải gấp 10 lần siêu âm nội mạch (IVUS).
Được xem là “tiêu chuẩn vàng” mới trong đánh giá hình thái tổn thương động mạch vành, OCT có khả năng phát hiện chính xác nguyên nhân gây nhồi máu cơ tim cấp như vỡ mảng xơ vữa, xói mòn, nốt vôi hóa hay huyết khối. Kỹ thuật này còn giúp bác sỹ lựa chọn chính xác kích thước stent, đánh giá hiệu quả sau can thiệp và giảm tối đa nguy cơ tái hẹp mạch hay hình thành huyết khối.
GS.Nhân cho biết, tái hẹp stent là một biến chứng phổ biến sau can thiệp, chiếm khoảng 5-15% tổng số ca, chủ yếu do stent không được nong nở hết mức, điều rất khó phát hiện bằng chụp mạch vành thông thường. OCT giúp đo đạc chính xác và đảm bảo stent được mở rộng tối ưu. Nghiên cứu OCCUPI cho thấy tỷ lệ tái hẹp ở nhóm sử dụng OCT chỉ 1,1%, thấp hơn gần 3 lần so với nhóm chỉ chụp mạch vành (3,5%).
Không chỉ vậy, OCT còn chứng minh hiệu quả vượt trội trong phát hiện và ngăn ngừa huyết khối trong stent, một biến chứng cấp tính có thể dẫn đến tử vong. Nhờ khả năng quan sát những khoảng hở nhỏ giữa stent và thành mạch, kỹ thuật này giúp can thiệp kịp thời, ngăn cục máu đông hình thành.
Theo nghiên cứu ILUMIEN IV, ở những ca phức tạp, sử dụng OCT giúp giảm tới 61% nguy cơ huyết khối trong stent so với phương pháp chụp mạch vành, tỷ lệ chỉ còn 0,6% sau 2 năm (so với 1,6% ở nhóm không dùng OCT).
Một ví dụ điển hình là trường hợp ông Trung, 61 tuổi, nhập viện trong tình trạng suy hô hấp cấp do nhồi máu cơ tim không ST chênh lên (NSTEMI). Trước đó, ông có biểu hiện đau ngực trái, khó thở, choáng váng.
Dù được chỉ định chụp mạch vành, tiêu chuẩn vàng hiện nay nhưng hình ảnh thu được không cho thấy rõ ràng tổn thương nào là “thủ phạm” gây nhồi máu. Đây chính là hạn chế lớn của phương pháp chụp mạch kinh điển, vốn chỉ tạo hình ảnh X-quang hai chiều của lòng mạch, không đánh giá được bản chất của mảng xơ vữa hay cấu trúc thành mạch.
Để xác định nguyên nhân thực sự và đưa ra chiến lược can thiệp phù hợp, ê kíp bác sỹ đã sử dụng kỹ thuật OCT. Nhờ độ phân giải siêu cao, OCT phát hiện chính xác một mảng xơ vữa không ổn định đã vỡ, hình thành huyết khối gây hẹp động mạch liên thất trước, nguyên nhân trực tiếp của cơn nhồi máu cơ tim cấp.
Từ hình ảnh thu được, bác sỹ đo đạc chính xác đường kính và chiều dài tổn thương để lựa chọn stent phù hợp. Chỉ sau 30 phút đặt stent, OCT tiếp tục được sử dụng để kiểm tra độ áp sát của stent vào thành mạch, loại trừ hoàn toàn nguy cơ bóc tách hoặc méo stent những yếu tố có thể gây biến chứng nặng sau can thiệp. Sau khi dòng chảy mạch vành được tái thông, ông Trung nhanh chóng hồi phục, cải thiện hô hấp, và xuất viện sau một tuần điều trị.
Theo bác sỹ Hiếu, đây là một minh chứng rõ ràng về vai trò thiết yếu của hình ảnh nội mạch trong điều trị hội chứng vành cấp, đặc biệt là khi chụp mạch vành không cho thấy rõ tổn thương. OCT cho phép xác định chính xác cơ chế gây bệnh như vỡ mảng xơ vữa, xói mòn hay huyết khối, từ đó giúp cá thể hóa chiến lược điều trị cho từng bệnh nhân.
Dù kỹ thuật OCT mang lại nhiều lợi ích, GS.Nhân cũng nhấn mạnh, đặt stent chỉ là giải pháp điều trị tại chỗ, không thể giải quyết căn nguyên toàn thân là xơ vữa động mạch. Vì vậy, để hạn chế tái phát nhồi máu cơ tim, người bệnh cần tuân thủ điều trị nội khoa nghiêm ngặt, sử dụng thuốc kháng tiểu cầu kép và kiểm soát chặt các yếu tố nguy cơ.
Người bệnh cần duy trì lối sống lành mạnh: ngưng thuốc lá, hạn chế rượu bia, tăng cường vận động, ăn uống khoa học và điều trị ổn định các bệnh nền như tăng huyết áp, đái tháo đường, rối loạn mỡ máu. Đây là những yếu tố quyết định hiệu quả điều trị lâu dài và giảm thiểu nguy cơ tái phát biến cố tim mạch.
-
 Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam
Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam -
 Người Việt tiêu thụ muối gần gấp đôi mức khuyến cáo của Tổ chức Y tế thế giới
Người Việt tiêu thụ muối gần gấp đôi mức khuyến cáo của Tổ chức Y tế thế giới -
 Tin mới y tế ngày 16/5: Xây dựng “bộ khung chuẩn” cho bác sỹ y học cổ truyền
Tin mới y tế ngày 16/5: Xây dựng “bộ khung chuẩn” cho bác sỹ y học cổ truyền -
 TP.HCM hỗ trợ toàn diện Bệnh viện Bà Rịa, hướng tới bệnh viện cửa ngõ phía Đông Nam
TP.HCM hỗ trợ toàn diện Bệnh viện Bà Rịa, hướng tới bệnh viện cửa ngõ phía Đông Nam
-
Tuần Lễ Vàng 2026 - Tiếp thêm hy vọng cho các gia đình hiếm muộn -
Dịch sốt xuất huyết tăng cao, chuyên gia cảnh báo biến chứng nặng của bệnh -
Tin mới y tế ngày 15/5: Giảm nguy cơ lây bệnh lao trong cộng đồng -
Hà Nội chủ động giám sát bệnh do vi rút Hanta, phòng bệnh từ sớm, từ xa -
Imexpharm ra mắt giải pháp hỗ trợ điều trị bệnh cơ xương khớp -
Cứ sáu ca mắc não mô cầu có một ca tử vong -
Nguy cơ liệt mặt và nhầm lẫn đột quỵ trong mùa nắng nóng
-
1  Đốc thúc đưa 1 triệu tỷ đồng vào nền kinh tế; Vành đai 3 TP.HCM dư 15.750 tỷ đồng
Đốc thúc đưa 1 triệu tỷ đồng vào nền kinh tế; Vành đai 3 TP.HCM dư 15.750 tỷ đồng -
2  Đề xuất bổ sung quy hoạch tuyến cao tốc Phan Thiết - Bảo Lộc - Gia Nghĩa
Đề xuất bổ sung quy hoạch tuyến cao tốc Phan Thiết - Bảo Lộc - Gia Nghĩa -
3  Cần 24.311 tỷ đồng để thực hiện quy hoạch sân bay Cam Ranh công suất 20 triệu khách/năm
Cần 24.311 tỷ đồng để thực hiện quy hoạch sân bay Cam Ranh công suất 20 triệu khách/năm -
4  Diễn biến mới về Dự án xây dựng Vành đai 5 - Vùng Thủ đô Hà Nội
Diễn biến mới về Dự án xây dựng Vành đai 5 - Vùng Thủ đô Hà Nội
-
 EVF công bố bổ nhiệm nhân sự cấp cao
EVF công bố bổ nhiệm nhân sự cấp cao -
 Hoàng Thu Hiền: Kinh doanh món ăn gia đình bằng sự tử tế và cái tâm của người làm mẹ
Hoàng Thu Hiền: Kinh doanh món ăn gia đình bằng sự tử tế và cái tâm của người làm mẹ -
 Điều hòa Daikin FTKM cho phép tùy chỉnh độ ẩm theo nhu cầu
Điều hòa Daikin FTKM cho phép tùy chỉnh độ ẩm theo nhu cầu -
 Công bố Top 10 doanh nghiệp đổi mới sáng tạo và kinh doanh hiệu quả 2026 ngành Logistics
Công bố Top 10 doanh nghiệp đổi mới sáng tạo và kinh doanh hiệu quả 2026 ngành Logistics -
 Công bố Top 10 doanh nghiệp đổi mới sáng tạo và kinh doanh hiệu quả 2026 ngành Dược - Thiết bị y tế
Công bố Top 10 doanh nghiệp đổi mới sáng tạo và kinh doanh hiệu quả 2026 ngành Dược - Thiết bị y tế -
 Hạ tầng bứt tốc cùng vốn FDI đổ về: Đồng Nai vươn mình thành cực tăng trưởng mới
Hạ tầng bứt tốc cùng vốn FDI đổ về: Đồng Nai vươn mình thành cực tăng trưởng mới






