 Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam
Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam -
 Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam
Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam -
 Người Việt tiêu thụ muối gần gấp đôi mức khuyến cáo của Tổ chức Y tế thế giới
Người Việt tiêu thụ muối gần gấp đôi mức khuyến cáo của Tổ chức Y tế thế giới -
 Tin mới y tế ngày 16/5: Xây dựng “bộ khung chuẩn” cho bác sỹ y học cổ truyền
Tin mới y tế ngày 16/5: Xây dựng “bộ khung chuẩn” cho bác sỹ y học cổ truyền -
 TP.HCM hỗ trợ toàn diện Bệnh viện Bà Rịa, hướng tới bệnh viện cửa ngõ phía Đông Nam
TP.HCM hỗ trợ toàn diện Bệnh viện Bà Rịa, hướng tới bệnh viện cửa ngõ phía Đông Nam -
Tuần Lễ Vàng 2026 - Tiếp thêm hy vọng cho các gia đình hiếm muộn -
Dịch sốt xuất huyết tăng cao, chuyên gia cảnh báo biến chứng nặng của bệnh
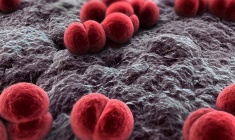
Cảnh báo bệnh não mô cầu đang gia tăng
Sự chủ quan của gia đình và chính các em, cùng với khoảng trống vắc-xin tồn tại nhiều năm, đang khiến nhóm tuổi này trở thành “kẽ hở miễn dịch” đáng lo ngại trong cộng đồng.
 |
| Ảnh minh họa. |
Não mô cầu vốn là tác nhân lây lan mạnh qua đường hô hấp, nhưng không phải ai cũng mắc bệnh. Điều đáng chú ý là thanh thiếu niên lại có tỷ lệ mắc đặc biệt cao.
CDC Mỹ xếp nhóm 13-19 tuổi vào nhóm có nguy cơ hàng đầu, ngay sau trẻ nhỏ và người già. Phân tích hơn 180 ca bệnh ở Mỹ giai đoạn 2011-2023 cho thấy hơn 1/3 bệnh nhân là thanh thiếu niên, con số đủ cho thấy tính dễ tổn thương của nhóm tuổi này.
Tại Việt Nam, những tháng gần đây, bệnh liên tục xuất hiện trở lại. Từ cuối năm 2024 tới nay, cả nước ghi nhận 85 ca, trong đó có thanh niên 24 tuổi tử vong ở Bắc Ninh và nhiều trường hợp phải điều trị tích cực vì sốc nhiễm trùng huyết, hoại tử chi.
Một nam thanh niên 24 tuổi tại Hà Nội nhập viện cuối tháng 10 cũng được xác định mắc não mô cầu và chưa hề tiêm vắc-xin phòng bệnh. Những ca bệnh này cho thấy nguy cơ ở lứa tuổi tưởng chừng rất khỏe mạnh.
Vấn đề nằm ở chỗ, có tới 10% thanh thiếu niên là người lành mang trùng mà không hề biết, theo Hội Y học dự phòng Việt Nam. Điều này biến các em thành nguồn lây thầm lặng trong cộng đồng.
Thói quen sinh hoạt tập thể, du lịch, di chuyển thường xuyên; hành vi tiếp xúc gần như ôm, hôn, dùng chung đồ cá nhân; cùng lối sống thiếu lành mạnh như thức khuya, hút thuốc, uống rượu bia khiến hệ miễn dịch suy giảm, tất cả tạo điều kiện để vi khuẩn tấn công mạnh mẽ vào nhóm tuổi này.
Nguy hiểm hơn, bệnh não mô cầu diễn tiến nhanh và rất dễ bị bỏ qua trong giai đoạn đầu. Những triệu chứng như sốt, đau đầu dễ khiến người bệnh nhầm với cảm cúm và chủ quan.
Nhưng chỉ sau 9-12 giờ, bệnh có thể chuyển sang mức báo động như cứng cổ, phát ban, rối loạn tri giác, thậm chí suy đa cơ quan. Hai thể bệnh phổ biến là viêm màng não và nhiễm trùng huyết có thể khiến người bệnh tử vong chỉ trong 24 giờ.
Những người may mắn sống sót vẫn phải đối mặt với di chứng nặng nề như cắt cụt chi, điếc, rối loạn ngôn ngữ, hạn chế vận động, gánh nặng không chỉ về sức khỏe mà còn cả tương lai học tập, nghề nghiệp và đời sống tinh thần.
Tại Việt Nam, chỉ trong nửa đầu năm 2025, đã có hàng chục ca mắc bệnh, trong đó 2 trường hợp tử vong. Viện Pasteur TP.HCM cảnh báo nguy cơ bùng phát dịch trong các môi trường tập trung đông người như trường học, ký túc xá, doanh trại, khu công nghiệp… do tỷ lệ người lành mang trùng cao, từ 5-25%.
Theo bác sỹ Bạch Thị Chính, Giám đốc Y khoa Hệ thống tiêm chủng VNVC, vắc-xin MenACYW không chỉ giúp bảo vệ trực tiếp người được tiêm, mà còn góp phần cắt đứt chuỗi lây truyền nhờ khả năng giảm mang trùng vùng hầu họng, nguồn lây chính của bệnh.
Điểm khác biệt đáng chú ý là vắc-xin thế hệ mới này mở rộng độ tuổi tiêm chủng lên người từ 56 tuổi trở lên, nhóm trước đây chưa từng được tiếp cận vắc-xin não mô cầu. Điều này đặc biệt quan trọng trong bối cảnh người cao tuổi có hệ miễn dịch suy giảm và dễ bị biến chứng nặng khi mắc bệnh.
Vắc-xin MenACYW đã được phê duyệt tại hơn 70 quốc gia và triển khai tiêm chủng tại gần 40 quốc gia từ năm 2021.
Dự kiến, chỉ định sử dụng sẽ sớm được mở rộng cho trẻ từ 6 tuần tuổi, mở ra cơ hội phòng bệnh sớm và hiệu quả hơn. Theo bác sỹ Chính, các nhóm huyết thanh gây bệnh của não mô cầu không có miễn dịch chéo. Do đó, để được bảo vệ toàn diện, người dân cần tiêm phối hợp các loại vắc-xin như MenACYW, vắc-xin nhóm B, BC, ACYW…
Tùy vào độ tuổi, tiền sử tiêm chủng và tình hình dịch tễ, bác sỹ sẽ tư vấn lịch tiêm phù hợp nhằm đạt hiệu quả tối ưu. Hiện vắc-xin MenACYW được triển khai tiêm chủng tại hệ thống VNVC trên toàn quốc. Với việc đồng thời cung cấp đủ các loại vắc-xin phòng não mô cầu phổ biến hiện nay.
Áp dụng kỹ thuật mới trong phẫu thuật u thần kinh đệm lan tỏa, rút ngắn thời gian mổ
Bệnh viện Hữu nghị Việt Đức thông tin, lần đầu tiên tại đây đã áp dụng kỹ thuật đặt điện cực theo dõi chức năng liên tục trong phẫu thuật u thần kinh đệm lan tỏa, thay thế cho phương pháp mổ thức tỉnh truyền thống vốn khó áp dụng với khối u quá lớn và thời gian phẫu thuật kéo dài.
Bệnh viện tiếp nhận bệnh nhân B.V.L (43 tuổi, Phú Thọ) nhập viện trong tình trạng đau đầu dữ dội, được chẩn đoán mắc u thần kinh đệm nhu mô não kích thước lớn khoảng 8 cm. Khối u lan tỏa sâu vào nhiều vùng chức năng quan trọng của bán cầu phải, bao gồm vùng vận động, vùng ngôn ngữ và vùng bao trong.
TS.Nguyễn Duy Tuyển, Trưởng khoa Phẫu thuật Thần kinh 2 cho biết, thách thức lớn nhất đối với ê-kíp là làm sao lấy tối đa khối u nhưng vẫn bảo tồn được chức năng thần kinh. Đặc biệt với u thần kinh đệm độ ác tính cao, tiêu chuẩn phẫu thuật yêu cầu lấy thêm 4-5 mm mô xâm lấn quanh u để hạn chế tái phát, nhưng càng tiến gần vùng chức năng nguy cơ di chứng càng lớn.
Lần đầu tiên tại Bệnh viện Hữu nghị Việt Đức, ê-kíp đã áp dụng kỹ thuật đặt điện cực theo dõi chức năng liên tục trong lúc bệnh nhân được gây mê toàn thân, thay thế cho mổ thức tỉnh vốn khó thực hiện với khối u quá lớn và thời gian phẫu thuật kéo dài.
Quy trình phẫu thuật bắt đầu bằng việc dựng sơ đồ vỏ não để định hướng tiếp cận qua vùng "không chức năng". Khi vào tới nhân xám trung ương phẫu thuật viên sử dụng điện cực thăm dò vừa hút khối u vừa phát hiện tín hiệu chức năng.
Hệ thống điện cực được gắn vào các nhóm cơ tương ứng (mổ bán cầu phải gắn điện cực vào tay, chân trái và ngược lại) để theo dõi đáp ứng vận động theo thời gian thực. Khi tiến đến gần vùng chức năng khoảng 3-4 mm, thiết bị phát cảnh báo; khi chỉ còn cách 1 mm, tín hiệu được truyền trực tiếp giúp phẫu thuật viên dừng đúng thời điểm, bảo tồn tối đa chức năng thần kinh đồng thời loại bỏ tối đa tổ chức u.
Nhờ kỹ thuật này, ê-kíp có thể kiểm soát an toàn ngay cả khi khối u xâm lấn gần toàn bộ bán cầu, đồng thời đánh giá chức năng vận động trong quá trình mổ.
Trước khi đóng vết mổ, kiểm tra kích thích điện cho thấy tay chân bệnh nhân vẫn hoạt động tốt; sau phẫu thuật, chức năng vận động được bảo tồn hoàn toàn dù khối u lan tỏa rất rộng.
Phát hiện sớm triệu chứng của bệnh mày đay
Bệnh nhân N.T.N. (29 tuổi, Hà Nội) đến khám tại Bệnh viện Đa khoa MEDLATEC trong tình trạng mẩn ngứa kéo dài suốt 2 tháng. Triệu chứng sẩn phù ngứa xuất hiện rồi biến mất trong ngày, kèm theo phù mắt, phù môi và cảm giác khó thở khiến anh lo lắng. Qua thăm khám và xét nghiệm chuyên sâu, các bác sỹ đã chẩn đoán anh mắc mày đay mạn tính tự phát.
Anh N. kể, trong 2 tháng qua các sẩn phù ngứa rải rác toàn thân liên tục tái phát, dù mỗi tổn thương xuất hiện rồi mất nhanh trong ngày. Ngoài ra, anh từng gặp các cơn phù mắt, phù môi và khó thở thoáng qua. Trước đó, anh đã đi khám tại một bệnh viện da liễu khác với kết quả chức năng gan, thận bình thường và dùng thuốc uống, triệu chứng giảm nhưng chưa hết.
Tại MEDLATEC, bệnh nhân được làm các xét nghiệm chuyên sâu, trong đó xét nghiệm dị nguyên phát hiện anh dương tính với nhiều tác nhân như tôm, cua, gián, nhộng tằm, bụi nhà, hàu/nghêu/sò... Dù trước đó không ghi nhận phản ứng dị ứng rõ rệt với các tác nhân này. Các xét nghiệm ANA và ký sinh trùng đều âm tính, giúp loại trừ nguyên nhân tự miễn và nhiễm ký sinh trùng.
Dựa trên diễn tiến bệnh kéo dài hơn 6 tuần, đặc điểm tổn thương điển hình và loại trừ các nguyên nhân khác, bác sỹ chẩn đoán anh N. mắc mày đay mạn tính tự phát. Bệnh nhân được điều trị ngoại trú với đơn thuốc phù hợp và tư vấn tránh rượu bia, hạn chế tiếp xúc với các dị nguyên đã phát hiện, không gãi hoặc chà xát da. Sau một thời gian điều trị, triệu chứng sẩn phù và ngứa ngáy của bệnh nhân đã cải thiện rõ rệt.
Theo Ths.Trần Thị Thu, Trưởng chuyên khoa Da liễu MEDLATEC, mày đay là bệnh lý da đặc trưng bởi các sẩn phù, phù mạch hoặc kết hợp cả hai. Sẩn phù thường là ban đỏ gây ngứa, xuất hiện rồi mất trong vòng dưới 24 giờ. Phù mạch là tình trạng sưng tấy sâu hơn, có thể kéo dài tới 72 giờ, gây đau hoặc nóng rát.
Mày đay được gọi là mạn tính nếu triệu chứng kéo dài hoặc tái phát trên 6 tuần. Khoảng 70-80% trường hợp thuộc dạng vô căn, không xác định được nguyên nhân cụ thể. Một số yếu tố liên quan gồm rối loạn miễn dịch, nhiễm trùng tiềm ẩn, bệnh lý tuyến giáp, yếu tố kích thích như stress, thay đổi nhiệt độ, thức ăn giàu histamine, rượu bia, thuốc men...
Việc điều trị mày đay mạn tính tập trung vào giảm triệu chứng, loại bỏ yếu tố kích thích và kiểm soát lâu dài. Khoảng 50% bệnh nhân cải thiện trong 6 tháng, nhưng vẫn có những trường hợp kéo dài nhiều năm và tái phát nhiều lần trong đời.
Ths.Thu nhấn mạnh, mày đay mạn tính tuy dai dẳng, ảnh hưởng nhiều đến chất lượng cuộc sống, nhưng hoàn toàn có thể kiểm soát hiệu quả nhờ chẩn đoán chính xác, nhận diện đúng các yếu tố kích phát và tuân thủ điều trị phù hợp.
-
 Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam
Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam -
 Người Việt tiêu thụ muối gần gấp đôi mức khuyến cáo của Tổ chức Y tế thế giới
Người Việt tiêu thụ muối gần gấp đôi mức khuyến cáo của Tổ chức Y tế thế giới -
 Tin mới y tế ngày 16/5: Xây dựng “bộ khung chuẩn” cho bác sỹ y học cổ truyền
Tin mới y tế ngày 16/5: Xây dựng “bộ khung chuẩn” cho bác sỹ y học cổ truyền -
 TP.HCM hỗ trợ toàn diện Bệnh viện Bà Rịa, hướng tới bệnh viện cửa ngõ phía Đông Nam
TP.HCM hỗ trợ toàn diện Bệnh viện Bà Rịa, hướng tới bệnh viện cửa ngõ phía Đông Nam
-
Tuần Lễ Vàng 2026 - Tiếp thêm hy vọng cho các gia đình hiếm muộn -
Dịch sốt xuất huyết tăng cao, chuyên gia cảnh báo biến chứng nặng của bệnh -
Tin mới y tế ngày 15/5: Giảm nguy cơ lây bệnh lao trong cộng đồng -
Hà Nội chủ động giám sát bệnh do vi rút Hanta, phòng bệnh từ sớm, từ xa -
Imexpharm ra mắt giải pháp hỗ trợ điều trị bệnh cơ xương khớp -
Cứ sáu ca mắc não mô cầu có một ca tử vong -
Nguy cơ liệt mặt và nhầm lẫn đột quỵ trong mùa nắng nóng
-
1  Đốc thúc đưa 1 triệu tỷ đồng vào nền kinh tế; Vành đai 3 TP.HCM dư 15.750 tỷ đồng
Đốc thúc đưa 1 triệu tỷ đồng vào nền kinh tế; Vành đai 3 TP.HCM dư 15.750 tỷ đồng -
2  Đề xuất bổ sung quy hoạch tuyến cao tốc Phan Thiết - Bảo Lộc - Gia Nghĩa
Đề xuất bổ sung quy hoạch tuyến cao tốc Phan Thiết - Bảo Lộc - Gia Nghĩa -
3  Cần 24.311 tỷ đồng để thực hiện quy hoạch sân bay Cam Ranh công suất 20 triệu khách/năm
Cần 24.311 tỷ đồng để thực hiện quy hoạch sân bay Cam Ranh công suất 20 triệu khách/năm -
4  Diễn biến mới về Dự án xây dựng Vành đai 5 - Vùng Thủ đô Hà Nội
Diễn biến mới về Dự án xây dựng Vành đai 5 - Vùng Thủ đô Hà Nội
-
 EVF công bố bổ nhiệm nhân sự cấp cao
EVF công bố bổ nhiệm nhân sự cấp cao -
 Hoàng Thu Hiền: Kinh doanh món ăn gia đình bằng sự tử tế và cái tâm của người làm mẹ
Hoàng Thu Hiền: Kinh doanh món ăn gia đình bằng sự tử tế và cái tâm của người làm mẹ -
 Điều hòa Daikin FTKM cho phép tùy chỉnh độ ẩm theo nhu cầu
Điều hòa Daikin FTKM cho phép tùy chỉnh độ ẩm theo nhu cầu -
 Công bố Top 10 doanh nghiệp đổi mới sáng tạo và kinh doanh hiệu quả 2026 ngành Logistics
Công bố Top 10 doanh nghiệp đổi mới sáng tạo và kinh doanh hiệu quả 2026 ngành Logistics -
 Công bố Top 10 doanh nghiệp đổi mới sáng tạo và kinh doanh hiệu quả 2026 ngành Dược - Thiết bị y tế
Công bố Top 10 doanh nghiệp đổi mới sáng tạo và kinh doanh hiệu quả 2026 ngành Dược - Thiết bị y tế -
 Hạ tầng bứt tốc cùng vốn FDI đổ về: Đồng Nai vươn mình thành cực tăng trưởng mới
Hạ tầng bứt tốc cùng vốn FDI đổ về: Đồng Nai vươn mình thành cực tăng trưởng mới






