Cá thể hóa điều trị giúp người bệnh mạn tính cải thiện chất lượng sống
Cá thể hóa điều trị giúp người bệnh mạn tính cải thiện chất lượng sống -
 Cá thể hóa điều trị giúp người bệnh mạn tính cải thiện chất lượng sống
Cá thể hóa điều trị giúp người bệnh mạn tính cải thiện chất lượng sống -
 Phát hiện tổn thương tiền ung thư chỉ sau 4 ngày xuất hiện dấu hiệu bất thường
Phát hiện tổn thương tiền ung thư chỉ sau 4 ngày xuất hiện dấu hiệu bất thường -
 Nhiều người dân vẫn chủ quan trong phòng chống dịch bệnh
Nhiều người dân vẫn chủ quan trong phòng chống dịch bệnh -
 Không được từ chối cấp cứu người bệnh trong dịp nghỉ lễ
Không được từ chối cấp cứu người bệnh trong dịp nghỉ lễ -
Tin mới y tế ngày 26/4: Phòng ngừa biến chứng bệnh mạn tính nhờ tầm soát công nghệ cao chuyên sâu -
Bộ Y tế yêu cầu truy xuất nguồn gốc thực phẩm vụ hơn 40 học sinh nghi ngộ độc ở Cà Mau
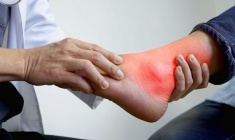
Kiểm soát nhiễm khuẩn giúp rút ngắn thời gian lành thương
Kiểm soát nhiễm khuẩn và thúc đẩy lành thương giữ vai trò then chốt trong chăm sóc vết thương, quyết định trực tiếp đến tốc độ hồi phục, nguy cơ biến chứng và chất lượng sống của người bệnh, đặc biệt quan trọng ở bệnh nhân đái tháo đường hoặc sau phẫu thuật.
 |
| Các chuyên gia đều khẳng định rằng kiểm soát nhiễm khuẩn và thúc đẩy lành thương là hai yếu tố trụ cột quyết định thành công trong chăm sóc vết thương. |
Thông tin này được các chuyên gia chia sẻ tại Hội thảo khoa học chuyên đề “Tiến bộ trong kiểm soát nhiễm khuẩn, chăm sóc, thúc đẩy lành thương ở vết thương cấp và mạn tính” vừa diễn ra.
Chương trình tập trung vào những bằng chứng cập nhật và quy trình thực hành chuẩn hóa, giúp đội ngũ y tế nâng cao hiệu quả điều trị, rút ngắn thời gian lành thương, giảm biến chứng và tối ưu chi phí chăm sóc cho người bệnh.
TS.Lâm Văn Hoàng, chuyên khoa Nội tiết - Đái tháo đường cho biết, việc chăm sóc vết thương mạn tính ở bệnh nhân đái tháo đường gặp nhiều thách thức, đặc biệt là các vết thương biến chứng ở bàn chân với nguy cơ đoạn chi rất lớn. Khảo sát cho thấy khoảng 60% bệnh nhân loét bàn chân phải cắt cụt chi do nhiễm khuẩn, và tỷ lệ tử vong sau 5 năm ở nhóm này lên đến 50-60%.
Nguyên nhân chính là do đường huyết không được kiểm soát tốt, khiến vết thương lâu lành và dễ nhiễm khuẩn. Bên cạnh đó, nhiều người bệnh chưa ý thức được mức độ nghiêm trọng của bệnh, chăm sóc sai cách hoặc nhập viện muộn, khiến vết thương trở nên nặng nề, kéo dài thời gian điều trị, làm tăng nguy cơ nhiễm trùng thứ phát, chi phí điều trị và gánh nặng thể chất lẫn tinh thần, thậm chí có thể đe dọa tính mạng.
Qua các nghiên cứu, khoảng 90% vết thương mạn tính ở bệnh nhân đái tháo đường có sự tồn tại của biofilm, một lớp màng sinh học phức tạp do vi khuẩn tạo ra, bao phủ bề mặt vết thương và khiến vết thương chuyển từ cấp tính thành mạn tính.
Biofilm làm tăng sức đề kháng của vi khuẩn với chất sát khuẩn và kháng sinh, gây ra tình trạng đề kháng thuốc, đồng thời tự tái tạo nhanh chỉ trong vòng 24 giờ, khiến mô tổn thương thêm nghiêm trọng. Việc loại bỏ lớp biofilm bằng dung dịch làm sạch chuyên biệt giúp diệt khuẩn, loại bỏ tạp chất và mô chết, qua đó hỗ trợ quá trình lành thương diễn ra nhanh hơn và hiệu quả hơn.
Còn theo TTƯT-TS.Lê Văn Tuấn, Giám đốc Trung tâm Chấn thương Chỉnh hình, Bệnh viện Đa khoa Tâm Anh TP.HCM, đối với vết thương cấp tính sau phẫu thuật hoặc chấn thương chỉnh hình, bác sỹ sẽ đánh giá mức độ nhiễm trùng dựa trên các tiêu chí như vết thương không giảm kích thước, dịch tiết tăng, mô hạt đỏ tươi dễ vỡ và chảy máu, xuất hiện mô hoại tử vàng hoặc đen và có mùi hôi.
Nguyên tắc đóng vết thương là loại bỏ mô chết, mô hoại tử để tạo nền mô hạt tốt, giảm tải vi khuẩn, kiểm soát phản ứng viêm kéo dài và đảm bảo độ ẩm phù hợp cho vết thương, tránh quá khô hoặc quá ướt gây chậm lành. Bác sỹ Tuấn nhấn mạnh rằng chăm sóc vết thương đúng cách và đúng giai đoạn giúp rút ngắn thời gian lành và hạn chế nguy cơ nhiễm trùng.
Điều kiện tiên quyết để đóng vết thương là đảm bảo vết thương sạch, lưu thông máu tốt và không nhiễm trùng. Hiện Bệnh viện đang áp dụng linh hoạt nhiều công nghệ tiên tiến nhằm thúc đẩy lành thương nhanh, giảm biến chứng và đạt hiệu quả thẩm mỹ tối ưu.
Các chuyên gia đều khẳng định rằng kiểm soát nhiễm khuẩn và thúc đẩy lành thương là hai yếu tố trụ cột quyết định thành công trong chăm sóc vết thương.
Kiểm soát nhiễm khuẩn đúng cách giúp giảm tải vi sinh, hạn chế tình trạng kháng kháng sinh và phòng ngừa nhiễm trùng lan rộng, đặc biệt quan trọng ở người bệnh đái tháo đường, người cao tuổi hoặc sau phẫu thuật, chấn thương chỉnh hình.
Song song với đó, chiến lược thúc đẩy lành thương bao gồm tối ưu tưới máu, kiểm soát đường huyết và dinh dưỡng, cắt lọc bảo tồn mô, lựa chọn băng gạc và dung dịch sát khuẩn phù hợp, quản lý dịch tiết và bảo vệ mép vết thương. Khi được triển khai theo quy trình chuẩn hóa, đa chuyên khoa, hai trụ cột này không chỉ giúp cải thiện kết quả điều trị và rút ngắn thời gian lành thương mà còn nâng cao an toàn người bệnh và hiệu quả sử dụng nguồn lực y tế.
Nam thanh niên ngứa rát vùng mặt sau khi uống thuốc điều trị Gút
Uống thuốc điều trị Gút được 3 ngày, nam thanh niên 35 tuổi ở Hà Nội bỗng xuất hiện cảm giác ngứa ngáy, châm chích khắp vùng mặt. Khi đi khám, bác sỹ phát hiện nguyên nhân liên quan đến gene di truyền khiến bệnh nhân bị phản ứng quá mẫn với thuốc.
Bệnh nhân L.N.K. (35 tuổi, nhân viên văn phòng, trú tại Hà Nội) đến Bệnh viện Đa khoa MEDLATEC thăm khám vì cảm giác ngứa, châm chích vùng mặt. Trước đó vài ngày, anh bị đau khớp bàn ngón chân trái, đau kiểu viêm, tăng về đêm và khi vận động. Tự mua thuốc uống tại nhà, tình trạng có cải thiện nhưng không dứt hẳn, bệnh nhân quyết định đi khám.
Tại bệnh viện, bác sỹ ghi nhận ngón chân sưng, nóng, đỏ, ấn đau, vận động hạn chế. Xét nghiệm máu cho thấy chỉ số acid uric tăng cao (636,78 µmol/L), men gan và mỡ máu đều vượt ngưỡng.
Siêu âm cho thấy hình ảnh viêm màng hoạt dịch kèm dịch khe khớp bàn ngón chân. Bệnh nhân được chẩn đoán Gút cấp kèm rối loạn chuyển hóa lipid và tăng men gan, được kê đơn điều trị ngoại trú.
Sau 3 ngày dùng thuốc, bệnh nhân xuất hiện ngứa và châm chích vùng mặt nên quay lại tái khám. Lúc này, anh không sốt, không nổi ban, không khó thở hay rối loạn tiêu hóa; tình trạng khớp đã giảm sưng đau. Bác sỹ chỉ định xét nghiệm gene HLA-B*58:01 và cho kết quả dương tính.
Đây là gene nằm trên nhiễm sắc thể số 6, có liên quan đến phản ứng quá mẫn với thuốc Allopurinol, loại thuốc hạ acid uric được dùng phổ biến trong điều trị Gút. Người mang gene này có nguy cơ gặp phản ứng da nghiêm trọng cao gấp 100 lần so với người không mang gene.
Bệnh nhân được xác định quá mẫn với Allopurinol, được yêu cầu ngưng thuốc và thay bằng liệu trình khác. Sau 3 ngày, các triệu chứng ngứa rát ở mặt biến mất hoàn toàn.
Theo Ths.BSCKII Trịnh Thị Nga, Trưởng chuyên khoa Cơ xương khớp, Hệ thống Y tế MEDLATEC, Allopurinol là thuốc hạ acid uric hiệu quả, được FDA phê duyệt cho điều trị Gút, phòng ngừa hội chứng ly giải khối u và sỏi thận urate tái phát. Tuy nhiên, đây cũng là thuốc có thể gây phản ứng da nghiêm trọng với tỷ lệ tử vong từ 20-25%, bao gồm các hội chứng như StevensJohnson (SJS), hoại tử biểu bì nhiễm độc (TEN), DRESS và AGEP.
“Việt Nam có tỷ lệ người mang gene HLA-B*58:01 cao, ước tính từ 13-18,6%. Do đó, bệnh nhân Gút nên làm xét nghiệm gene này trước khi dùng Allopurinol để tránh tác dụng phụ nghiêm trọng”, bác sỹ Nga cho biết.
PGS-TS.Nguyễn Thái Sơn, Giám đốc Hệ thống Xét nghiệm MEDLATEC bổ sung, hướng dẫn của Hiệp hội Thấp khớp học Hoa Kỳ (ACR 2019) cũng khuyến cáo làm xét nghiệm HLA-B*58:01 ở các quốc gia có tỷ lệ gene này cao, trong đó có Việt Nam. Xét nghiệm này có độ nhạy 100% và độ đặc hiệu trên 85%, giúp bác sỹ chủ động phòng ngừa biến chứng.
Các trường hợp quá mẫn với Allopurinol có thể xuất hiện triệu chứng như sốt, phát ban, mụn mủ, loét niêm mạc, bong da, viêm gan, viêm tụy, suy thận, suy hô hấp hoặc suy tuần hoàn. Do đó, người bệnh Gút tuyệt đối không tự ý dùng thuốc, đặc biệt là thuốc hạ acid uric. Khi xuất hiện dấu hiệu bất thường như ngứa, phát ban, sốt hoặc khó thở, cần đến ngay cơ sở y tế để được kiểm tra và xử trí kịp thời.
Người phụ nữ nổi u khắp người do mang gen đột biến hiếm gặp
Mệt mỏi, sụt cân nhưng khám không ra bệnh, bà Long (65 tuổi, Vĩnh Long) đi tầm soát ung thư và bất ngờ phát hiện mang đột biến gen MEN1, nguyên nhân khiến khối u xuất hiện ở nhiều cơ quan trong cơ thể.
Suốt nửa năm, bà Long thường xuyên mệt mỏi, bủn rủn tay chân, sụt cân, ăn uống khó tiêu. Dù đã đi khám tổng quát, chụp CT bụng, nội soi dạ dày, đại tràng ở nhiều nơi nhưng kết quả đều bình thường. Khi các cơn đau nhức toàn thân ngày càng tăng, bà quyết định đến viện để tầm soát ung thư.
Kết quả chụp CT toàn thân phát hiện 6 khối u rải rác, gồm 2 khối u tuyến cận giáp hai bên (1,2 cm và 1,7 cm), 1 khối u ở vú phải, 1 khối u ở gan và 2 khối u ở tụy. Chụp DSA và siêu âm nội soi, sinh thiết xác định các khối u ở gan và tụy là u thần kinh nội tiết. Xạ hình xương cho thấy loãng xương nặng vùng cột sống thắt lưng (T-score -4,9). Kết quả xạ hình tuyến cận giáp khẳng định tình trạng cường cận giáp.
Trước tình trạng đa u nội tiết, bác sỹ chỉ định làm xét nghiệm di truyền và ghi nhận đột biến gen MEN1. Bệnh nhân được chẩn đoán hội chứng đa u tuyến nội tiết loại 1 (MEN1) với các biểu hiện: cường cận giáp, u tuyến cận giáp hai bên, đa u tụy, u thần kinh nội tiết ở gan và u vú phải.
Theo ThS.BS Trần Nguyễn Quỳnh Trâm, chuyên khoa nội tiết, đái tháo đường, người bệnh có nhiều khối u ở nhiều cơ quan nên phải hội chẩn liên chuyên khoa để xác định hướng điều trị. Trước tiên, bệnh nhân được phẫu thuật cắt u tuyến cận giáp để kiểm soát tình trạng cường cận giáp. Sau mổ, sức khỏe cải thiện rõ rệt, tăng 5 kg, các chỉ số xét nghiệm ổn định, các khối u gan, tụy, vú chưa thay đổi kích thước.
Bệnh nhân tiếp tục được điều trị u gan và tụy. Dù là u không tiết hormone, song bác sỹ cho biết nếu không can thiệp, các khối u có thể tiến triển thành ác tính. Khối u tụy nhỏ hơn 2 cm, chưa đủ điều kiện phẫu thuật, dự kiến đốt sóng cao tần (RFA), nhưng do ống tụy đi ngang qua khối u nên không thực hiện được vì có nguy cơ gây viêm tụy cấp. Bệnh nhân được đốt u gan tại chỗ và tiếp tục theo dõi, điều trị nội khoa.
“Điều đáng lo ngại là bệnh nhân đã có đa u tuyến nội tiết di căn gan, tiên lượng dè dặt và cần theo dõi sát,” bác sỹ Trâm cho biết. Hiện người bệnh được kiểm soát triệu chứng, điều trị ổn định các khối u, theo dõi định kỳ u vú qua siêu âm 6 tháng/lần và chụp nhũ ảnh hằng năm.
Hội chứng MEN1 là rối loạn di truyền hiếm gặp, xuất hiện ở khoảng 1/30.000 người, ảnh hưởng đến nhiều tuyến nội tiết như cận giáp, tụy, tuyến yên, thậm chí da. Các tuyến này kiểm soát sản xuất hormone - yếu tố chi phối tăng trưởng, tiêu hóa, chuyển hóa và chức năng sinh sản. Người mắc MEN1 thường phát triển nhiều khối u cùng lúc, khiến hormone tiết ra quá mức, gây rối loạn nặng trong cơ thể.
Các khối u do MEN1 có thể lành tính hoặc ác tính, đặc biệt ở tụy và trung thất có thể di căn nguy hiểm. Bệnh hiện chưa có phương pháp chữa khỏi hoàn toàn, song nếu được phát hiện sớm, điều trị đúng hướng và theo dõi định kỳ, người bệnh có thể kiểm soát bệnh, ngăn ngừa biến chứng và duy trì chất lượng cuộc sống. Các bác sỹ cũng khuyến cáo người có người thân mắc MEN1 nên tầm soát gene sớm để phát hiện nguy cơ di truyền.
-
Tin mới y tế ngày 26/4: Phòng ngừa biến chứng bệnh mạn tính nhờ tầm soát công nghệ cao chuyên sâu -
Bộ Y tế yêu cầu truy xuất nguồn gốc thực phẩm vụ hơn 40 học sinh nghi ngộ độc ở Cà Mau -
Mua thuốc an toàn, sử dụng dịch vụ y tế thuận tiện tại Trạm Công dân số nhờ định danh điện tử -
Tin mới y tế ngày 25/4: Xuất huyết dạ dày vì dùng thuốc giảm đau kéo dài, cảnh báo nguy cơ ở người cao tuổi -
Cúm B tấn công người cao tuổi, bệnh nền: Nhiều ca nhập viện trong tình trạng nặng -
Tin mới y tế ngày 24/4: Hà Nội yêu cầu công khai giá dịch vụ khám chữa bệnh, giá thuốc -
Khám phá hành trình mẫu xét nghiệm từ nhà người dân đến Trung tâm tâm Xét nghiệm MEDLATEC
-
 Canva “đổ bộ” Việt Nam, nhắm tới thị trường 20 triệu thiết kế mỗi tháng
Canva “đổ bộ” Việt Nam, nhắm tới thị trường 20 triệu thiết kế mỗi tháng -
 SeABank thông báo mời thầu
SeABank thông báo mời thầu -
 Dòng tiền “bốn mùa”: Tiêu chí định giá mới của bất động sản nghỉ dưỡng chăm sóc sức khỏe
Dòng tiền “bốn mùa”: Tiêu chí định giá mới của bất động sản nghỉ dưỡng chăm sóc sức khỏe -
 Phố chợ gỗ mỹ nghệ Đông Giao: Dấu ấn Tây Bắc Group tại vùng đất làng nghề trăm năm
Phố chợ gỗ mỹ nghệ Đông Giao: Dấu ấn Tây Bắc Group tại vùng đất làng nghề trăm năm -
 NCB ra mắt bộ giải pháp giúp doanh nghiệp vừa và nhỏ tối ưu vận hành, chủ động dòng tiền
NCB ra mắt bộ giải pháp giúp doanh nghiệp vừa và nhỏ tối ưu vận hành, chủ động dòng tiền -
 Thêm cơ hội cho thịt gà chế biến Việt Nam tại thị trường Hàn Quốc
Thêm cơ hội cho thịt gà chế biến Việt Nam tại thị trường Hàn Quốc