Sốt xuất huyết Dengue gia tăng sớm, đã ghi nhận ca tử vong
Sốt xuất huyết Dengue gia tăng sớm, đã ghi nhận ca tử vong -
 Sốt xuất huyết Dengue gia tăng sớm, đã ghi nhận ca tử vong
Sốt xuất huyết Dengue gia tăng sớm, đã ghi nhận ca tử vong -
 Những ai được tiêm vắc-xin HPV miễn phí?
Những ai được tiêm vắc-xin HPV miễn phí? -
 Tin mới y tế ngày 1/6: Dấu ấn ghép tim đặc biệt tại Bệnh viện Trung ương Quân đội 108
Tin mới y tế ngày 1/6: Dấu ấn ghép tim đặc biệt tại Bệnh viện Trung ương Quân đội 108 -
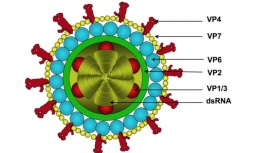
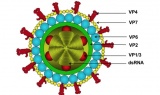 Rotavirus gia tăng mùa nắng nóng
Rotavirus gia tăng mùa nắng nóng -
Tin mới y tế ngày 31/5: Làm chủ robot định vị cột sống, thêm cơ hội cho người bệnh mắc bệnh lý cột sống -
Tổng lực phòng chống dịch Ebola
Một trong những điều chỉnh của dự thảo là tăng thêm quyền lợi cho người dân khi tham gia khám chữa bệnh bảo hiểm y tế. Và trong khi dự thảo Luật đang trong quá trình xin ý kiến thì có một số chuyên gia đề xuất việc thanh toán bảo hiểm y tế cho điều trị vô sinh, hiếm muộn bởi đây là gánh nặng, áp lực kinh tế mà nhiều gia đình Việt gặp phải.
 |
| Chuyên gia đề xuất thanh toán bảo hiểm y tế cho điều trị vô sinh, hiếm muộn. |
Tình hình vô sinh hiếm muộn ở Việt Nam ngày càng gia tăng, các cặp vợ chồng gặp khó khăn trong vấn đề sinh sản ngày càng nhiều, trong khi chi phí điều trị vô sinh hiếm muộn khá cao. Chuyên gia đề xuất bảo hiểm y tế chi trả từng bước điều trị vô sinh hiếm muộn.
Chi phí điều trị vô sinh hiếm muộn tại Việt Nam thấp hơn nhiều nước, song vẫn là rào cản rất lớn với các bệnh nhân, chuyên gia đề xuất bảo hiểm y tế từng bước chi trả cho bệnh này.
Theo GS-TS.Nguyễn Viết Tiến, nguyên Thứ trưởng Bộ Y tế, Chủ tịch Hội Phụ sản Việt Nam, Việt Nam đang đối mặt với thách thức mức sinh ngày càng thấp, trong khi tỷ lệ vô sinh lại ở mức cao do nhiều yếu tố như lối sống, tình trạng lập gia đình muộn, có con muộn. Ước tính mỗi năm Việt Nam có khoảng hơn một triệu cặp vợ chồng vô sinh hiếm muộn, tỷ lệ khoảng 7,7%, theo Bộ Y tế.
Trong đó, vô sinh nguyên phát là 3,9% và vô sinh thứ phát là 3,8%. Trong số này, khoảng 50% là cặp vợ chồng ở độ tuổi dưới 30. Đặc biệt, tỷ lệ vô sinh thứ phát (vô sinh sau một lần có thai) đang gia tăng đến 15-20% sau mỗi năm và chiếm hơn 50% các cặp vợ chồng vô sinh.
Tổ chức Y tế Thế giới (WHO) cũng dự báo vô sinh và hiếm muộn là căn bệnh nguy hiểm thứ 3, chỉ đứng sau ung thư và bệnh tim mạch ở thế kỷ 21.
Thống kê của WHO cũng chỉ ra Việt Nam là một trong những quốc gia nằm trong khu vực châu Á - Thái Bình Dương có tỷ lệ sinh thấp nhất và tỷ lệ vô sinh cao trên thế giới.
GS.Tiến nhìn nhận muốn duy trì được mức sinh thay thế, mỗi cặp vợ chồng phải sinh ít nhất 2 con. Nhưng hiện nay, nhiều địa phương, trong đó có TPHCM, Hà Nội không đạt. Tình trạng vô sinh, hiếm muộn tác động trực tiếp tới mức sinh của mỗi địa phương, nhất là khu vực đô thị, và tổng thể dân số cả nước.
Hiện, trình độ điều trị vô sinh hiếm muộn của Việt Nam được đánh giá tương đương các nước trong khu vực, kỹ thuật phát triển rất nhanh.
Nước ta hiện có hơn 50 trung tâm hỗ trợ sinh sản, có thể đáp ứng nhu cầu điều trị của người vô sinh, hiếm muộn. Thực hiện IVF ở Việt Nam đạt mức thành công cao, tới 60% số ca chu kỳ IVF có thai lâm sàng. Tuy nhiên, điều thách thức là giá dịch vụ còn cao so với thu nhập của hầu hết người dân.
Nhiều cặp vợ chồng hiếm muộn, khao khát có con nhưng không thể thực hiện do vấn đề kinh phí, do vậy bảo hiểm y tế nên hỗ trợ, từng bước đáp ứng nguyện vọng điều trị vô sinh hiếm muộn của người dân, đồng thời góp phần duy trì, ổn định chất lượng và số lượng dân số.
Vị giáo sư đầu ngành sản khoa chỉ ra nghịch lý là bệnh nhân điều trị các bệnh như mổ bóc u xơ mà không có nhu cầu sinh con thì được bảo hiểm y tế chi trả, nhưng nếu kèm theo điều trị vô sinh thì phải tự thanh toán toàn bộ chi phí.
Bảo hiểm y tế hiện không hỗ trợ bất cứ kỹ thuật nào trong quy trình điều trị hiếm muộn, trong khi nhiều nguyên nhân đến từ các bệnh lý: u buồng trứng, u xơ tử cung, polyp buồng trứng...
Trên thế giới, nhiều nước coi hiếm muộn là bệnh lý và dùng bảo hiểm y tế chi trả cho bệnh nhân. Song ở nước ngoài, mệnh giá đóng bảo hiểm cao nên các dịch vụ này được bảo hiểm y tế chi trả.
Năng lực bảo hiểm của Việt Nam chưa thể bao phủ được một số dịch vụ, trong đó có IVF, với mệnh giá đóng bảo hiểm hiện tại. Vậy nên trước mắt, bảo hiểm y tế nên chi trả cho cả bệnh nhân hiếm muộn nhưng có bệnh lý giống những người khác. Tương lai, nếu bảo hiểm có khả năng thì cần quan tâm đến đối tượng này.
Trước đó nói về những điểm mới của Dự thảo Luật Bảo hiểm y tế lần này, bà Trần Thị Trang, Vụ trưởng Bảo hiểm y tế, Bộ Y tế cho biết, Dự thảo sẽ tập trung điều chỉnh 4 chính sách nhằm mở rộng đối tượng hưởng bảo hiểm y tế cho người dân.
Theo đó, điều chỉnh đối tượng tham gia bảo hiểm y tế đồng bộ với các quy định của pháp luật có liên quan; điều chỉnh phạm vi quyền lợi bảo hiểm y tế phù hợp mức đóng, cân đối quỹ bảo hiểm y tế và yêu cầu chăm sóc sức khỏe trong từng giai đoạn; điều chỉnh các quy định về bảo hiểm y tế có liên quan theo cấp chuyên môn kỹ thuật khám chữa bệnh và phân bổ sử dụng quỹ bảo hiểm y tế hiệu quả.
Dự thảo luật lần này sẽ cập nhật thêm các đối tượng là những người tham gia bảo hiểm xã hội được quy định trong Luật Bảo hiểm xã hội vừa được Quốc hội thông qua.
Theo đó, người lao động ở doanh nghiệp chỉ cần làm việc một tháng là được tham gia bảo hiểm y tế (trước đây phải ba tháng trở lên). Việc bao phủ đầy đủ các đối tượng tham gia bảo hiểm y tế sẽ làm tăng nguồn thu bảo hiểm y tế từ đối tượng mới tham gia, đồng thời, đạt chỉ tiêu bảo hiểm y tế toàn dân là 95% mà Chính phủ giao.
Phạm vi quyền lợi của bệnh nhân khám chữa bệnh bảo hiểm y tế cũng được mở rộng. Một số bệnh hiểm nghèo, bệnh nặng, bệnh cần sử dụng kỹ thuật cao mà hiện nay người dân vẫn phải lấy giấy chuyển trong năm theo trình tự từ tuyến dưới lên cơ sở điều trị ở tuyến trên, sẽ được điều chỉnh theo hướng ban hành danh sách các bệnh phải lên tuyến trên điều trị mà không cần giấy chuyển tuyến, vừa thuận tiện cho người dân, vừa tiết kiệm chi phí do không phải khám chữa bệnh trùng lặp ở tuyến dưới và tuyến trên.
Chi phí khám chữa bệnh của người tham gia bảo hiểm y tế tại một số cơ sở y tế trong trường hợp đúng tuyến hoặc người dân tự đến khám chữa bệnh cũng được điều chỉnh.
Những trung tâm y tế huyện có chức năng khám chữa bệnh ngoại trú, có các phòng khám đa khoa khám chữa bệnh ngoại trú, khi người dân đến khám chữa bệnh cũng được hưởng bảo hiểm y tế.
Đồng thời đề xuất quỹ bảo hiểm y tế thanh toán 100% chi phí khám chữa bệnh và có mức hưởng theo quy định với các bệnh nhân đã được cơ sở khám chữa bệnh chẩn đoán một số bệnh hiếm, bệnh hiểm nghèo, bệnh cần phẫu thuật hoặc sử dụng kỹ thuật cao theo quy định của Bộ Y tế.
Dự Luật bảo hiểm y tế 2024 cho phép chuyển người bệnh giữa các cơ sở khám chữa bệnh bảo hiểm y tế nếu vượt quá khả năng chuyên môn kỹ thuật khi người bệnh đã được chẩn đoán xác định một số bệnh mạn tính.
Sau khi được bác sỹ kê đơn ở tuyến trên thì có thể về tuyến dưới điều trị và hưởng thuốc, vật tư y tế như ở tuyến trên. Mặt khác cũng cho phép điều chuyển thuốc và thiết bị y tế giữa các cơ sở y tế bảo hiểm y tế nếu không có sẵn và không thể chuyển người bệnh đến cơ sở khám chữa bệnh khác.
Nhằm khích lệ người bệnh đến với các cơ sở y tế ban đầu, với một số trường hợp, dù đăng ký khám chữa bệnh ban đầu ở bất kỳ đâu, nhưng nếu khám chữa bệnh ở trạm y tế xã, phòng khám đa khoa khu vực, trung tâm y tế huyện thì cũng hưởng 100% quyền lợi…
Bộ Y tế đang điều chỉnh một số nội dung liên quan chuyên môn kỹ thuật, nhất là quy định chuyển người bệnh giữa các cơ sở khám chữa bệnh và thanh toán chi phí khám chữa bệnh liên quan vận chuyển người bệnh.
Quỹ bảo hiểm y tế mới chỉ thanh toán chi phí cho vận chuyển người bệnh từ tuyến huyện lên tuyến tỉnh, từ tuyến tỉnh lên tuyến trung ương, trong khi việc vận chuyển giữa các cơ sở cùng cấp, cùng tuyến chuyên môn kỹ thuật chưa được thanh toán.
Bộ Y tế đề xuất, cứ người bệnh có chỉ định được chuyển cơ sở điều trị, hoặc trong trường hợp cấp cứu, điều trị nội trú phải chuyển cơ sở khám chữa bệnh theo yêu cầu chuyên môn là được BHYT thanh toán.
Liên quan vấn đề thanh toán bảo hiểm y tế cho những bệnh có chi phí điều trị lớn như các bệnh hiểm nghèo, ung thư, đại diện Bộ Y tế cho biết, hiện nay, trong danh mục thuốc bảo hiểm y tế chi trả có khoảng 76 thuốc điều trị ung thư, điều hòa miễn dịch...
Chi phí cho những thuốc này là khoảng 7.600 tỷ đồng/năm, là khoản kinh phí lớn đối với người bệnh. Các quy định hiện hành đang quy định tỷ lệ thanh toán bảo hiểm y tế cho người bệnh (mức hưởng) là đồng đều cho tất cả các bệnh.
Tuy nhiên, đối với bệnh ung thư có một số thuốc điều trị mới, chi phí cao nên quỹ bảo hiểm y tế rất khó để có thể thanh toán ngay lập tức hoặc thanh toán 100%.
Thế nhưng, một số bệnh ung thư như ung thư vú, cổ tử cung… nếu điều trị sớm sẽ mang lại hiệu quả cao, đỡ tốn kém hơn cho người bệnh và giúp giảm chi dài hạn cho quỹ bảo hiểm y tế.
Thời gian tới, Bộ Y tế sẽ xây dựng danh mục thuốc cập nhật trong danh mục thuốc được bảo hiểm y tế chi trên cơ sở đánh giá tác động và cân đối thu chi quỹ bảo hiểm y tế, để tăng quyền lợi cho người bệnh.
Trong dự thảo lần này, các chuyên gia cũng đề xuất thanh toán trực tiếp cho bệnh nhân khi bệnh viện không đủ cung cấp thuốc, vật tư y tế.
Đây là giải pháp khắc phục khó khăn trong đấu thầu đang là vấn đề nóng của xã hội. Tuy nhiên, việc thanh toán trực tiếp cũng không mở quá để tránh việc các bệnh viện không chịu đấu thầu, nhưng vẫn bảo đảm quyền lợi của bệnh nhân có bảo hiểm y tế.

-
Tin mới y tế ngày 31/5: Làm chủ robot định vị cột sống, thêm cơ hội cho người bệnh mắc bệnh lý cột sống -
Tổng lực phòng chống dịch Ebola -
Nắng nóng kéo dài, chuyên gia cảnh báo bệnh tật từ những thói quen giải nhiệt -
Nguy cơ phơi nhiễm bệnh dại gia tăng trong những ngày nắng nóng gay gắt -
Tin mới y tế ngày 30/5: Việt Nam làm chủ nhiều kỹ thuật can thiệp bào thai hiện đại -
Người bệnh hiểm nghèo có thêm cơ hội tiếp cận thuốc miễn phí -
Chỉ một tháng, phát hiện gần 5.750 cơ sở vi phạm an toàn thực phẩm
-
 SeABank bổ nhiệm bổ sung Phó tổng giám đốc
SeABank bổ nhiệm bổ sung Phó tổng giám đốc -
 Bình Minh ra mắt 3 dòng máy công nghệ mới từ WIRTGEN GROUP
Bình Minh ra mắt 3 dòng máy công nghệ mới từ WIRTGEN GROUP -
Agribank được vinh danh thành tựu tác động vì Việt Nam số 2026
-
 Móng Cái: Dòng tiền biên mậu trở lại, bất động sản bước vào chu kỳ khai thác
Móng Cái: Dòng tiền biên mậu trở lại, bất động sản bước vào chu kỳ khai thác -
 FPT ký 6 thỏa thuận hợp tác chuyển đổi AI với các tập đoàn lớn tại Thái Lan và Singapore
FPT ký 6 thỏa thuận hợp tác chuyển đổi AI với các tập đoàn lớn tại Thái Lan và Singapore -
 Căn hộ cao cấp Vân Bay: Cơ hội vàng đầu tư đón sóng đặc khu kinh tế Vân Đồn
Căn hộ cao cấp Vân Bay: Cơ hội vàng đầu tư đón sóng đặc khu kinh tế Vân Đồn