 Bác sỹ cảnh báo nguy cơ áp xe gan từ thói quen ăn rau sống
Bác sỹ cảnh báo nguy cơ áp xe gan từ thói quen ăn rau sống -
 Bác sỹ cảnh báo nguy cơ áp xe gan từ thói quen ăn rau sống
Bác sỹ cảnh báo nguy cơ áp xe gan từ thói quen ăn rau sống -
 Tăng cường năng lực y tế dự phòng cho vùng biển đảo
Tăng cường năng lực y tế dự phòng cho vùng biển đảo -
 Tin mới y tế ngày 17/5: WHO cảnh báo gánh nặng tăng huyết áp toàn cầu ngày càng nghiêm trọng
Tin mới y tế ngày 17/5: WHO cảnh báo gánh nặng tăng huyết áp toàn cầu ngày càng nghiêm trọng -
 Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam
Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam -
Người Việt tiêu thụ muối gần gấp đôi mức khuyến cáo của Tổ chức Y tế thế giới -
Tin mới y tế ngày 16/5: Xây dựng “bộ khung chuẩn” cho bác sỹ y học cổ truyền
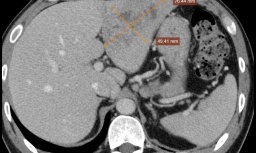
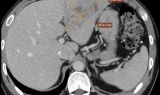
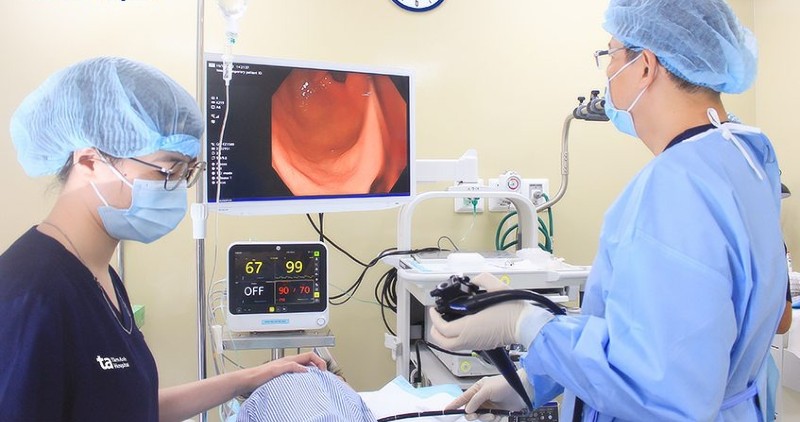
Kết quả nội soi dạ dày và chụp cộng hưởng từ (CT) của bệnh nhân cho thấy khối u dưới niêm mạc ở vùng thân hang vị, lệch mặt sau, đường kính 1,5×2 cm.
Khối u với kích thước 2cm có chỉ định phẫu thuật cắt qua nội soi tiêu hóa để loại bỏ u nhất là có nguy cơ ác tính, phòng ngừa các biến chứng như xuất huyết tiêu hóa cấp tính gây đại tiện phân đen, nôn ra máu. Trường hợp xuất huyết mạn tính dễ dẫn đến thiếu máu.
 |
| Ung thư đường tiêu hóa là một trong những bệnh ung thư chiếm tỷ lệ cao nhất tại Việt Nam. |
Bệnh nhân có tiền sử bệnh trào ngược dạ dày - thực quản, viêm dạ dày và tá tràng, tăng huyết áp, đái tháo đường type 2. Sau hội chẩn, bác sĩ chỉ định phẫu thuật bằng kỹ thuật cắt tách dưới niêm mạc (Endoscopic Subserosal Dissection - ESSD) qua nội soi.
Khối u dưới niêm mạc nhỏ dưới 2 cm thường được theo dõi, song kỹ thuật này có thể loại bỏ sớm u giúp triệt căn nguy cơ ác tính.
Phương pháp cắt tách niêm mạc ESSD được áp dụng cho những khối u dưới niêm mạc dạ dày như u cơ, u mô đệm đường tiêu hóa không quá lớn và chưa xâm lấn ra khỏi thanh mạc dạ dày và các cơ quan lân cận. Phương pháp này xâm lấn tối thiểu, bảo tồn được đường tiêu hóa, người bệnh hồi phục tốt và ít đau.
Bác sĩ nội soi, tách từng lớp thành dạ dày, lấy toàn bộ khối u tới sát lớp ngoài cùng của thành dạ dày điều trị triệt căn ung thư mà vẫn bảo tồn được dạ dày. Kết quả giải phẫu bệnh sau đó là u mô đệm đường tiêu hóa.
Theo các bác sĩ, u mô đệm đường tiêu hóa là loại u trung mô ít gặp, chiếm 0,1-3% trong tổng số khối u ác tính ở đường tiêu hóa, khó chẩn đoán và thường phát hiện tình cờ qua nội soi.
TS.Đỗ Minh Hùng, Giám đốc Trung tâm Nội soi và Phẫu thuật Nội soi Tiêu hóa, Bệnh viện Đa khoa Tâm Anh TP.HCM cho biết, u mô đệm đường tiêu hóa thường liên quan đến đột biến gene KIT. Gene này kích thích các tế bào tạo ra một loại protein có tên là KIT CD117, đẩy nhanh tốc độ phát triển và phân chia mất kiểm soát.
U mô đệm đường tiêu hóa có thể xảy ra ở mọi lứa tuổi, nhưng phổ biến nhất là trung niên và người già. Bên cạnh kiểm tra sức khỏe và nội soi định kỳ, người bệnh có các triệu chứng nghi ngờ như nôn ra máu, đại tiện phân đen, mệt mỏi, chóng mặt… cần đi khám sớm để bác sĩ chẩn đoán, điều trị phù hợp.
Ung thư đường tiêu hóa là một trong những bệnh ung thư chiếm tỷ lệ cao nhất tại Việt Nam. Việc sàng lọc, tầm soát ung thư giúp phát hiện và chẩn đoán sớm cùng với những phác đồ điều trị ở giai đoạn sớm sẽ giúp cho nhiều bệnh nhân có cơ hội kéo dài sự sống, khả năng khỏi bệnh cao.
Các bệnh lý ung thư đường tiêu hóa phổ biến hiện nay, đứng đầu là ung thư đại tràng, ung thư dạ dày và ung thư thực quản. Tại nhiều quốc gia phát triển, trong đó có Nhật Bản, việc tầm soát, phát hiện sớm ung thư giúp cơ hội sống của bệnh nhân nhiều hơn.
Khi ở giai đoạn sớm, bệnh nhân chỉ cần điều trị cắt tách dưới niêm mạc qua nội soi, hiệu quả điều trị cao, bệnh nhân hồi phục nhanh. Ngược lại, người bệnh phát hiện muộn thường phải trải qua cuộc phẫu thuật lớn (nội soi hoặc mổ mở), việc điều trị phức tạp hơn.
Tầm soát phát hiện sớm ung thư ống tiêu hóa qua nội soi là phương pháp hiệu quả và gần như chắc chắn nhất hiện nay. Việc tầm soát phát hiện sớm ung thư đường tiêu hóa nên được tiến hành ở người bình thường độ tuổi trên 50. Đây là nhóm đối tượng có nguy cơ xuất hiện tổn thương ở ống tiêu hoá.
Ngoài ra, những người hút thuốc lá nhiều, uống rượu bia nhiều nên tầm soát vì nguy cơ cao mắc ung thư thực quản.
Người có tiền sử gia đình, bố mẹ mắc ung thư dạ dày, ung thư đại tràng cũng nên đi kiểm tra hàng năm để phát hiện tổn thương tiền ung thư.
Bên cạnh đó, nhóm đối tượng phát hiện viêm dạ dày, viêm teo niêm mạc dạ dày nặng cũng cần phân loại tầm soát hàng năm để có dữ liệu xem bao lâu thì nên tầm soát lại bằng soi thực quản dạ dày hay soi đại tràng.
Người trẻ tuổi, khỏe mạnh bình thường nếu không có triệu chứng gì đặc biệt thì không cần thiết phải đổ xô đi tầm soát ung thư đường tiêu hoá.
Khuyến cáo người dân cần chú ý đến các triệu chứng bất thường ở đường tiêu hóa bao gồm: Đường tiêu hóa trên gồm khoang miệng, thực quản, dạ dày, tuyến tụy, gan, đường mật, ruột non.
Những rối loạn và triệu chứng như khó nuốt, đầy hơi, khó tiêu, trào ngược dạ dày, đau bụng, nôn khan và nôn ra máu kéo dài kèm theo mệt mỏi, sụt cân...
Đường tiêu hóa dưới gồm đại trực tràng, hậu môn. Những rối loạn và hiện tượng như táo bón hoặc tiêu chảy kéo dài, đại tiện ra máu... thì nên đi khám để được bác sĩ tư vấn, điều trị kịp thời.
Với những bệnh nhân ung thư dạ dày, thực quản ở giai đoạn đầu đã được các y bác sĩ cắt tách niêm mạc dạ dày, thực quản bằng phương pháp nội soi, không phải cắt bỏ dạ dày hay thực quản.
-
Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam -
Người Việt tiêu thụ muối gần gấp đôi mức khuyến cáo của Tổ chức Y tế thế giới -
Tin mới y tế ngày 16/5: Xây dựng “bộ khung chuẩn” cho bác sỹ y học cổ truyền -
TP.HCM hỗ trợ toàn diện Bệnh viện Bà Rịa, hướng tới bệnh viện cửa ngõ phía Đông Nam -
Tuần Lễ Vàng 2026 - Tiếp thêm hy vọng cho các gia đình hiếm muộn -
Dịch sốt xuất huyết tăng cao, chuyên gia cảnh báo biến chứng nặng của bệnh -
Tin mới y tế ngày 15/5: Giảm nguy cơ lây bệnh lao trong cộng đồng
-
 EVF công bố bổ nhiệm nhân sự cấp cao
EVF công bố bổ nhiệm nhân sự cấp cao -
 Hoàng Thu Hiền: Kinh doanh món ăn gia đình bằng sự tử tế và cái tâm của người làm mẹ
Hoàng Thu Hiền: Kinh doanh món ăn gia đình bằng sự tử tế và cái tâm của người làm mẹ -
 Điều hòa Daikin FTKM cho phép tùy chỉnh độ ẩm theo nhu cầu
Điều hòa Daikin FTKM cho phép tùy chỉnh độ ẩm theo nhu cầu -
 Công bố Top 10 doanh nghiệp đổi mới sáng tạo và kinh doanh hiệu quả 2026 ngành Logistics
Công bố Top 10 doanh nghiệp đổi mới sáng tạo và kinh doanh hiệu quả 2026 ngành Logistics -
 Công bố Top 10 doanh nghiệp đổi mới sáng tạo và kinh doanh hiệu quả 2026 ngành Dược - Thiết bị y tế
Công bố Top 10 doanh nghiệp đổi mới sáng tạo và kinh doanh hiệu quả 2026 ngành Dược - Thiết bị y tế -
 Hạ tầng bứt tốc cùng vốn FDI đổ về: Đồng Nai vươn mình thành cực tăng trưởng mới
Hạ tầng bứt tốc cùng vốn FDI đổ về: Đồng Nai vươn mình thành cực tăng trưởng mới