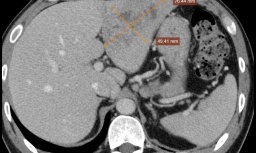
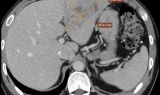
 Bác sỹ cảnh báo nguy cơ áp xe gan từ thói quen ăn rau sống
Bác sỹ cảnh báo nguy cơ áp xe gan từ thói quen ăn rau sống -
 Bác sỹ cảnh báo nguy cơ áp xe gan từ thói quen ăn rau sống
Bác sỹ cảnh báo nguy cơ áp xe gan từ thói quen ăn rau sống -
 Tăng cường năng lực y tế dự phòng cho vùng biển đảo
Tăng cường năng lực y tế dự phòng cho vùng biển đảo -
 Tin mới y tế ngày 17/5: WHO cảnh báo gánh nặng tăng huyết áp toàn cầu ngày càng nghiêm trọng
Tin mới y tế ngày 17/5: WHO cảnh báo gánh nặng tăng huyết áp toàn cầu ngày càng nghiêm trọng -
 Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam
Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam -
Người Việt tiêu thụ muối gần gấp đôi mức khuyến cáo của Tổ chức Y tế thế giới -
Tin mới y tế ngày 16/5: Xây dựng “bộ khung chuẩn” cho bác sỹ y học cổ truyền
Kỹ thuật khó cứu bệnh nhân sắp hoại tử chân
TS. Nguyễn Anh Dũng, Trưởng khoa Ngoại Tim mạch - Lồng ngực, Trung tâm Tim mạch, Bệnh viện Đa khoa Tâm Anh TP.HCM cho biết, ông Kh. (69 tuổi, ngụ Bình Dương) nhập viện trong trạng thái chân trái phù nề nặng, to gần gấp đôi chân phải, không thể đi lại như bình thường.
 |
| Các bác sĩ Bệnh viện Đa khoa Tâm Anh TP.HCM đang phẫu thuật cho bệnh nhân mắc huyết khối tĩnh mạch. |
Tiến hành siêu âm và chụp CT ghi nhận huyết khối tĩnh mạch chân lan lên tĩnh mạch chậu trong và tĩnh mạch chậu chung. Không chỉ vậy, một phần huyết khối còn trôi lên gây thuyên tắc phổi mức độ nhẹ.
Bệnh nhân gần như không đáp ứng điều trị bằng thuốc chống đông. Nếu không kịp thời can thiệp để xử lý huyết khối, khả năng chân trái bị thiếu máu nuôi dẫn tới hoại tử hoặc di chứng hậu huyết khối về sau là rất lớn.
Lập tức, ca thủ thuật hút huyết khối cho ông Kh. được tiến hành. Trong vòng 150 phút, ê-kíp thực hiện 4 kỹ thuật khó nhằm cứu chân trái cho bệnh nhân.
Đầu tiên, bác sĩ đưa lưới lọc tĩnh mạch chủ dưới thông qua tĩnh mạch chân phải vào để ngăn không cho huyết khối tiếp tục trôi lên gây thuyên tắc phổi.
Tiếp đến, qua tĩnh mạch khoeo chân trái đặt catheter (ống thông) để truyền thuốc tiêu sợi huyết. Sau 20 phút, huyết khối được phân nhỏ, bác sĩ tiến hành kỹ thuật thứ ba: hút huyết khối tĩnh mạch chủ và tĩnh mạch đùi.
Cuối cùng, nhờ kỹ thuật siêu âm trong lòng mạch (IVUS), bác sĩ phát hiện huyết khối xơ hóa là nguyên nhân gây hẹp rất nặng vị trí thượng nguồn tĩnh mạch chậu, buộc phải can thiệp nong bóng 8mm để khơi thông dòng máu.
Sau can thiệp, chụp tĩnh mạch kiểm tra dòng chảy đã thông thoáng, vị trí hẹp tại thượng nguồn được tái thông, hồi lưu tĩnh mạch rất tốt. Một ngày sau, chân trái giảm hẳn phù nề, không còn đau nhức và kích thước thu nhỏ trông thấy so với trước thủ thuật. Ông đi lại như bình thường, cảm thấy chân nhẹ nhõm hơn và được xuất viện sau đó một ngày.
Theo lời kể người nhà, cuối tháng 4, ông Kh. mổ trĩ, được bác sĩ dặn hạn chế vận động trong 1-2 ngày sau mổ. Nhưng nghĩ nếu đi lại sớm sẽ khiến bệnh dễ tái phát, ông gần như nằm yên một chỗ suốt một tháng sau đó. Đến đầu tháng 6, chân trái ông sưng phù, căng tức, đi lại rất khó khăn.
Thăm khám tại bệnh viện tỉnh, ông được chẩn đoán huyết khối tĩnh mạch chân và cho toa thuốc chống đông. Sau 10 ngày điều trị theo phác đồ, tình trạng phù, nhức chân không cải thiện. Ông được chuyển đến Bệnh viện Đa khoa Tâm Anh TP.HCM
Bác sĩ chuyên khoa I Lê Văn Tuyến, Trung tâm Can thiệp Mạch, Bệnh viện Đa khoa Tâm Anh TP.HCM cho biết, bệnh nhân bị huyết khối kéo dài từ khoeo đùi lên đến chậu nên muốn giải quyết triệt để, không thể tiếp cận huyết khối từ tĩnh mạch đùi thông thường.
Thay vào đó, bác sĩ buộc phải đi đường từ tĩnh mạch khoeo thông qua hướng dẫn siêu âm. Bên cạnh đó, việc xác định bản chất sang thương tại vị trí gốc tĩnh mạch chậu vốn khá khó khăn nhưng nhờ sự hỗ trợ của kỹ thuật siêu âm trong lòng mạch (IVUS) đã giúp bác sĩ thao tác dễ dàng hơn rất nhiều.
Với những trường hợp huyết khối tĩnh mạch chân lan rộng như ông Kh., nếu không can thiệp tích cực mà chỉ điều trị nội khoa bằng thuốc chống đông, có thể sẽ tan được huyết khối nhưng mất thời gian rất dài.
Ngoài ra, bệnh nhân có nguy cơ cao tái phát huyết khối cũng như gặp phải hội chứng hậu huyết khối. Đây là hội chứng thường gặp sau 6-12 tháng điều trị ở những người bị huyết khối tĩnh mạch chân, biểu hiện bằng triệu chứng đau nhức chân khi di chuyển, sưng phù, loét da.
Can thiệp điều trị bệnh lý tĩnh mạch dưới sự hướng dẫn của IVUS là kỹ thuật chuyên sâu, điều trị tích cực giúp rút ngắn thời gian chữa trị, nhanh chóng phục hồi khả năng vận động cho bệnh nhân, đồng thời ngăn ngừa nguy cơ tái phát và hội chứng hậu huyết khối.
Thêm trường hợp nhập viện vì liên cầu khuẩn
Ngày 19/6, Bệnh viện Đa khoa tỉnh Lạng Sơn cho biết vừa tiếp nhận bệnh nhân T.V.T (59 tuổi, ở Thị trấn Cao Lộc) nhập viện trong tình trạng nguy kịch vì ăn món tiết canh.
Người đàn ông nhập viện trong tình trạng sốt cao, đau đầu, nôn, ù tai, cứng gáy, trên da có ban xuất huyết hoại tử màu tím đen, đỏ tía vùng tay chân, mạn sườn. Người này có thói quen ăn tiết canh thường xuyên từ nhiều năm nay.
Qua thăm khám và làm các xét nghiệm, bệnh nhân được chẩn đoán nhiễm khuẩn liên cầu lợn, nhiễm trùng huyết, suy đa tạng. Các bác sĩ đánh giá bệnh nhân trong tình trạng tiên lượng rất nặng, nếu vào viện chậm khoảng 1 ngày nữa thì bệnh nhân không còn khả năng cứu chữa.
Người bệnh được điều trị hồi sức tích cực bằng kháng sinh, chống phù não, bù dịch,… Sau 3 ngày vào viện, bệnh nhân đã qua cơn nguy kịch, đang tiếp tục được theo dõi và điều trị tại bệnh viện.
Về căn bệnh này, theo CDC Hà Nội, trong hơn 4 tháng đầu năm 2023, TP.Hà Nội ghi nhận 5 bệnh nhân mắc liên cầu khuẩn lợn, trong đó có 1 người tử vong, trong khi cùng kỳ năm ngoái không có ca bệnh.
Theo Cục Y tế dự phòng, Bộ Y tế, hiện có 2 type liên cầu lợn, trong đó type I hay gây dịch bệnh lẻ tẻ ở các đàn lợn dưới 8 tuần tuổi; type II gây bệnh ở nhiều lứa tuổi khác nhau của lợn nhưng thường gây bệnh ở lợn thịt với các dấu hiệu viêm màng não, viêm nội tâm mạc, viêm phổi, bại huyết, bệnh đường tiêu hóa, viêm khớp, xuất huyết ở da. Điều đáng nói, S.suis type II ở lợn thường gây bệnh cho người.
Khi mắc bệnh do liên cầu lợn, người bệnh thường có triệu chứng sốt cao, đau đầu, buồn nôn và nôn, tiêu chảy, ù tai, cứng gáy, rối loạn chi giác, xuất huyết dưới nhiều dạng khác nhau, như: Xuất huyết dưới da từng mảng, đôi khi gây hoại tử, xuất huyết tiêu hóa.
Đặc biệt, triệu chứng hay gặp trong bệnh liên cầu lợn là nhiễm khuẩn huyết do vi khuẩn liên cầu lợn vào máu và nhân lên nhanh chóng, đồng thời tiết ra nhiều độc tố.
Khi nhiễm khuẩn huyết, ngoài các triệu chứng trên, người bệnh có thể bị nhiễm độc tố rất nặng, biểu hiện như tụt huyết áp, mạch nhanh, nhỏ, trụy tim mạch, suy hô hấp và có thể tử vong nếu không phát hiện sớm, điều trị kịp thời.
Để chủ động phòng, chống bệnh liên cầu lợn, nhất là trong mùa hè này, Phó giám đốc Sở Y tế Hà Nội Vũ Cao Cương cho biết, Sở yêu cầu Trung tâm Kiểm soát bệnh tật (CDC) Hà Nội phối hợp với Chi cục Thú y thành phố nắm bắt kịp thời tình hình dịch bệnh trên đàn lợn để chủ động áp dụng các biện pháp ứng phó.
Ngoài ra, CDC TP chịu trách nhiệm hướng dẫn và hỗ trợ chuyên môn kỹ thuật cho Trung tâm Y tế các quận, huyện, thị xã trong giám sát, xử lý dịch bệnh liên cầu lợn.
Đồng thời, tổ chức giám sát, điều tra dịch tễ đối với những ca bệnh nghi do nhiễm liên cầu lợn tại các bệnh viện trung ương, bệnh viện bộ/ngành và các bệnh viện tuyến thành phố để kịp thời xử lý ổ dịch tại cộng đồng.
Sở Y tế Hà Nội cũng yêu cầu, Trung tâm Y tế các quận, huyện, thị xã phối hợp chặt chẽ với cơ quan thú y các quận, huyện, thị xã nắm bắt kịp thời tình hình dịch trên đàn lợn.
Áp dụng các biện pháp phòng, chống dịch, ngăn chặn không để dịch lây lan sang người; chịu trách nhiệm giám sát phát hiện sớm các trường hợp mắc bệnh tại các bệnh viện phân cấp và cộng đồng, tổ chức xử lý triệt để ổ dịch...
Bên cạnh đó, Sở cũng yêu cầu tăng cường tuyên truyền cho người dân về việc thực hiện bảo đảm an toàn, vệ sinh thực phẩm, không ăn tiết canh và các loại thịt, sản phẩm tái, sống được chế biến từ lợn; bảo đảm vệ sinh cá nhân, thực hiện bảo hộ lao động cần thiết khi tiếp xúc, chăm sóc, giết mổ, chế biến thịt lợn; thực hiện thường xuyên rửa tay bằng xà phòng.
Các chuyên gia y tế cũng khuyến cáo, cách tốt nhất để tránh lây nhiễm liên cầu khuẩn lợn là phòng bệnh. Bởi, khi người bị nhiễm liên cầu khuẩn lợn, bệnh sẽ diễn biến rất nhanh, gây sốc nhiễm khuẩn, hôn mê và suy đa phủ tạng.
Bệnh chưa có vắc-xin phòng bệnh, mà chỉ điều trị bằng kháng sinh thời gian dài, kết hợp lọc máu, hỗ trợ hô hấp và tuần hoàn.
Để phòng lây nhiễm liên cầu lợn sang người, Cục Y tế dự phòng, Bộ Y tế cũng khuyến cáo, người dân không ăn sản phẩm từ lợn chưa được nấu chín hoặc từ lợn ốm, chết, đặc biệt không ăn tiết canh lợn.
Ngoài ra, có biện pháp bảo hộ lao động như đeo găng tay, khẩu trang cho những người chăn nuôi, tiếp xúc, giết mổ, buôn bán gia súc...
Để chủ động phòng, chống lây nhiễm bệnh liên cầu lợn sang người, Cục Y tế dự phòng vừa có văn bản đề nghị Sở Y tế các tỉnh, thành phố chỉ đạo các đơn vị trực thuộc tăng cường giám sát, phát hiện sớm các trường hợp nghi nhiễm liên cầu lợn ở người, triển khai ngay các biện pháp xử lý ổ dịch.
Đặc biệt, Cục Y tế dự phòng đề nghị đối với các cơ sở khám, chữa bệnh chú ý những trường hợp người bệnh có triệu chứng nghi nhiễm liên cầu lợn, khai thác tiền sử dịch tễ và lấy mẫu xét nghiệm điều trị bệnh nhân kịp thời để tránh tử vong và thông báo cho Trung tâm kiểm soát bệnh tật để điều tra, xử lý ổ dịch.
Bên cạnh đó, Cục Y tế dự phòng cũng đề nghị Sở Y tế các địa phương phối hợp chặt chẽ với cơ quan thú y trong việc giám sát, phát hiện các dịch bệnh trên đàn lợn mà thuận lợi cho liên cầu lợn bùng phát như dịch bệnh tai xanh, từ đó kịp thời chia sẻ thông tin để có những biện pháp nhằm ngăn chặn nguy cơ lây nhiễm sang người.
Ngoài ra, Cục Y tế dự phòng cũng khuyến cáo, người dân không ăn sản phẩm từ lợn chưa được nấu chín hoặc từ lợn ốm, chết, đặc biệt không ăn tiết canh lợn.
Đồng thời có biện pháp bảo hộ lao động như đeo găng tay, khẩu trang cho những người chăn nuôi, tiếp xúc, giết mổ, buôn bán gia súc.
-
Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam -
Người Việt tiêu thụ muối gần gấp đôi mức khuyến cáo của Tổ chức Y tế thế giới -
Tin mới y tế ngày 16/5: Xây dựng “bộ khung chuẩn” cho bác sỹ y học cổ truyền -
TP.HCM hỗ trợ toàn diện Bệnh viện Bà Rịa, hướng tới bệnh viện cửa ngõ phía Đông Nam -
Tuần Lễ Vàng 2026 - Tiếp thêm hy vọng cho các gia đình hiếm muộn -
Dịch sốt xuất huyết tăng cao, chuyên gia cảnh báo biến chứng nặng của bệnh -
Tin mới y tế ngày 15/5: Giảm nguy cơ lây bệnh lao trong cộng đồng
-
 Top 10 Doanh nghiệp Đổi mới sáng tạo và Kinh doanh hiệu quả 2026 ngành công nghệ - viễn thông - chuyển đổi số
Top 10 Doanh nghiệp Đổi mới sáng tạo và Kinh doanh hiệu quả 2026 ngành công nghệ - viễn thông - chuyển đổi số -
 Công bố Top 10 Doanh nghiệp Bán lẻ Đổi mới sáng tạo và Kinh doanh hiệu quả năm 2026
Công bố Top 10 Doanh nghiệp Bán lẻ Đổi mới sáng tạo và Kinh doanh hiệu quả năm 2026 -
 Công bố Top 10 Doanh nghiệp Đổi mới sáng tạo và Kinh doanh hiệu quả 2026 ngành Thực phẩm - Đồ uống
Công bố Top 10 Doanh nghiệp Đổi mới sáng tạo và Kinh doanh hiệu quả 2026 ngành Thực phẩm - Đồ uống -
 Thấp tầng khan hiếm phía Tây Hà Nội: An khánh Ecomony và dư địa tăng giá tại Bắc An Khánh
Thấp tầng khan hiếm phía Tây Hà Nội: An khánh Ecomony và dư địa tăng giá tại Bắc An Khánh -
 EVF công bố bổ nhiệm nhân sự cấp cao
EVF công bố bổ nhiệm nhân sự cấp cao -
 Hoàng Thu Hiền: Kinh doanh món ăn gia đình bằng sự tử tế và cái tâm của người làm mẹ
Hoàng Thu Hiền: Kinh doanh món ăn gia đình bằng sự tử tế và cái tâm của người làm mẹ