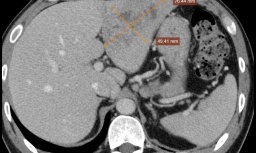
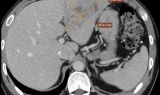
 Bác sỹ cảnh báo nguy cơ áp xe gan từ thói quen ăn rau sống
Bác sỹ cảnh báo nguy cơ áp xe gan từ thói quen ăn rau sống -
 Bác sỹ cảnh báo nguy cơ áp xe gan từ thói quen ăn rau sống
Bác sỹ cảnh báo nguy cơ áp xe gan từ thói quen ăn rau sống -
 Tăng cường năng lực y tế dự phòng cho vùng biển đảo
Tăng cường năng lực y tế dự phòng cho vùng biển đảo -
 Tin mới y tế ngày 17/5: WHO cảnh báo gánh nặng tăng huyết áp toàn cầu ngày càng nghiêm trọng
Tin mới y tế ngày 17/5: WHO cảnh báo gánh nặng tăng huyết áp toàn cầu ngày càng nghiêm trọng -
 Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam
Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam -
Người Việt tiêu thụ muối gần gấp đôi mức khuyến cáo của Tổ chức Y tế thế giới -
Tin mới y tế ngày 16/5: Xây dựng “bộ khung chuẩn” cho bác sỹ y học cổ truyền
Tiêm chủng vắc-xin AstraZeneca an toàn?
Vắc-xin này hiện là một trong những vắc-xin được sử dụng phổ biến nhất trên thế giới, với hơn 170 quốc gia đã cấp phép sử dụng khẩn cấp và hơn 2 tỷ liều đã được tiêm chủng toàn cầu.
 |
| Ảnh minh họa. |
Vắc-xin AstraZeneca đã được chứng minh qua thực tiễn sử dụng rộng rãi là rất hiệu quả trong việc ngăn ngừa các triệu chứng nghiêm trọng và giảm tử vong do Covid-19.
Phân tích dữ liệu từ nhiều nghiên cứu và theo dõi sau tiêm chủng chỉ ra rằng vắc-xin này an toàn và hiệu quả cho mọi nhóm tuổi. Các thử nghiệm toàn cầu đã ghi nhận hiệu quả của vắc-xin chống lại SARS-CoV-2 có triệu chứng là 74%, và không có trường hợp bệnh nặng hoặc nguy kịch nào được báo cáo trong số những người đã tiêm chủng.
WHO khuyến cáo rằng sử dụng vắc-xin AstraZeneca là an toàn và hiệu quả cho tất cả mọi người từ 18 tuổi trở lên. Tác dụng phụ hiếm gặp như huyết khối kèm Hội chứng giảm tiểu cầu (TTS) số liệu từ Anh và Châu Âu cho thấy nguy cơ xuất hiện TTS ước tính là 1 trên 100,000 người lớn được tiêm và xảy ra trong khoảng 3-21 ngày và có một số ít trường hợp xảy ra sau 42 ngày. Một thống kê khác của GAVI cho thấy, tỷ lệ ghi nhận tại Anh là 4/1.000.000 người (tương đương 0.4/100.000 người).
Nghiên cứu thống kê cho thấy tỷ lệ huyết khối giảm tiểu cầu sau tiêm vắc-xin là thấp hơn nhiều so với tỷ lệ mắc phải hội chứng này sau khi nhiễm COVID-19.
Bên cạnh đó, cục máu đông có thể xuất phát từ việc mắc Covid-19, thậm chí xảy ra đến tận 6 tháng sau khi mắc Covid-19. Với tỷ lệ rất hiếm gặp của huyết khối kèm giảm tiểu cầu, WHO và EMA đều khẳng định lợi ích của việc tiêm chủng vắc-xin AZ trong việc bảo vệ chống lại Covid-19 vượt xa so với rủi ro.
Tại Việt Nam, vắc-xin AstraZeneca đã được Bộ Y tế cấp phép sử dụng có điều kiện từ ngày 01/2/2021 để đáp ứng nhu cầu cấp bách trong công tác phòng, chống dịch Covid-19.
Đây là loại vắc-xin Covid-19 đầu tiên được Việt Nam nhập khẩu và triển khai tiêm chủng. Quá trình tiêm chủng diễn ra theo quy trình nghiêm ngặt do Bộ Y tế xây dựng và liên tục cập nhật để đảm bảo an toàn, hiệu quả, bao gồm các hướng dẫn chi tiết về khám sàng lọc trước tiêm, tổ chức buổi tiêm và theo dõi phản ứng sau tiêm.
Các tiêu chuẩn chỉ định đối tượng tiêm và các mũi tiêm cũng được cập nhật liên tục theo khuyến cáo của Tổ chức Y tế Thế giới và kinh nghiệm từ các quốc gia phát triển.
Tính đến nay, Việt Nam đã triển khai tiêm hơn 266 triệu liều vắc-xin phòng Covid-19 cho người dân từ 5 tuổi trở lên, trong đó có 70 triệu liều vắc-xin AstraZeneca đã được sử dụng cho các mũi tiêm đầu tiên và các mũi nhắc lại cho người từ 18 tuổi trở lên.
Căn cứ trên các khuyến cáo của các tổ chức y tế trên thế giới về khả năng có biến chứng rối loạn đông máu sau tiêm vắc-xin Covid-19, ngày 22/04/2021, Bộ Y tế đã ban hành Hướng dẫn chẩn đoán và điều trị hội chứng giảm tiểu cầu, cục máu đông sau tiêm vắc-xin Covid-19
Đến ngày 19/10/2023, theo Quyết định số 3896/QĐ-BYT của Bộ Y tế, Covid-19 đã được chuyển từ nhóm A sang nhóm B theo Luật Phòng, chống bệnh truyền nhiễm năm 2007.
Sự thay đổi này phản ánh sự điều chỉnh của chính sách y tế công cộng phù hợp với diễn biến dịch bệnh hiện tại, và các hoạt động phòng, chống dịch bệnh sẽ tiếp tục được thực hiện theo các quy định mới..
Nhờ chiến dịch tiêm chủng rộng rãi và đạt tỷ lệ cao, vắc-xin AstraZeneca cùng các loại vắc-xin Covid-19 khác đã giúp Việt Nam kiểm soát hiệu quả đại dịch, giảm thiểu đáng kể tỷ lệ mắc bệnh và tử vong do Covid-19, góp phần đưa cuộc sống trở lại bình thường.
Vì huyết khối kèm theo hội chứng giảm tiểu cầu (TTS) liên quan đến vaccine AstraZeneca là tác dụng phụ rất hiếm gặp và thường chỉ xuất hiện trong khoảng thời gian ngắn sau tiêm. Kể từ tháng 7 năm 2023, Việt Nam đã sử dụng hết loại vắc-xin này, nên hiện tại không còn rủi ro phát triển TTS sau khi tiêm vaccine AstraZeneca.
Do vậy đối với những người đã tiêm vắc-xin này, không cần thực hiện xét nghiệm D-dimer hay bất kỳ xét nghiệm đông máu do không còn nguy cơ gây huyết khối và giảm tiểu cầu ở những người đã tiêm vắc-xin AstraZeneca từ gần 1 năm trước.
Bộ Y tế khuyến cáo người dân cần liên tục cập nhật thông tin từ các nguồn đáng tin cậy và chính thức để có cái nhìn đầy đủ hơn về các biện pháp phòng, chống dịch và hiểu rõ lợi ích của việc tiêm chủng.
Cứu bệnh nhân mất máu cấp
Bệnh nhân thường xuyên đi bệnh viện, sử dụng các thuốc hỗ trợ. 3 giờ sáng ngày 24/4, bệnh nhân nôn ra ít máu đen nhưng sau 2 tiếng bệnh nhân nôn máu lần nữa, lần này số lượng gần 1 lít máu đen lẫn máu cục, người nhợt nhạt.
Bệnh nhân được gia đình đưa vào Bệnh viện Bệnh Nhiệt đới Trung ương cấp cứu trong tình trạng nguy kịch, mất máu nhiều trên nền bệnh thiếu máu, tụt huyết áp, phải truyền máu số lượng lớn để duy trì huyết áp.
TS.Nguyễn Minh Trọng, Trưởng Khoa Ngoại gan mật-tiêu hóa và ung bướu - một trong những phẫu thuật viên chia sẻ, khi thực hiện nội soi thực quản-dạ dày, các bác sĩ thấy có một ổ loét lớn ở vị trí 1/3 dưới thực quản gây ra chảy máu.
Do vị trí và tính chất ổ loét rất khó can thiệp cầm máu hiệu quả qua nội soi và sau đó tình trạng chảy máu tiếp tục tiến triển nặng hơn, lần này ra máu đỏ tươi, ồ ạt, số lượng lớn.
"Bệnh nhân trong tình trạng vô cùng nguy hiểm vì mất máu cấp. Chúng tôi lập tức hội chẩn đa chuyên khoa, một mặt tích cực hồi sức, thở máy, truyền máu, truyền dịch và duy trì các thuốc để giữ được huyết áp, đồng thời can thiệp ngoại khoa khẩn cấp để cầm máu”, bác sĩ Trọng cho biết.
Bệnh nhân được chuyển vào phòng mổ cấp cứu trong tình trạng mạch huyết áp không ổn định. Gia đình bệnh nhân được các bác sĩ giải thích về tình trạng bệnh và nguy cơ có thể xảy ra trong và sau mổ (kể cả tử vong trên bàn mổ).
Tại phòng mổ, các phẫu thuật viên tiến hành đường mở bụng theo đường trắng trên và dưới rốn với tình trạng gần như không chảy máu (không còn máu) chủ yếu là dịch nước trắng.
Các bác sĩ tiến hành mở đường bụng với tình trạng dạ dày chướng căng trong chứa toàn bộ máu loãng và máu cục với lượng máu ước tính trong dạ dày khoảng gần 3 lít kèm thêm 1 số đã xuống đến đường tiêu hóa dưới gây chướng căng các quai ruột. Gan 2 thùy xơ nhẹ, nhợt trắng. Bệnh nhân được tiến hành nhanh chóng kiểm soát các nguồn mạch cấp máu cho đoạn thực quản dưới (nơi nguyên nhân chảy máu chính).
Sau đó, các bác sĩ đã tổ chức phối hợp kịp thời nội soi thực quản ống mềm (khoa thăm dò chức năng) chuyển ngay một dàn nội soi lên nhà mổ để soi trực tiếp trong lúc phẫu thuật, xác định đoạn thực quản còn lại không còn tổn thương.
Các bác sĩ nhanh chóng là sẽ cắt dạ dày cực trên kèm thực quản đoạn dưới (kèm theo ổ loét), tạo hình lại dạ dày (nối dạ dày-thực quản), mở thông hỗng tràng để nuôi dưỡng (giảm chi phí điều trị sau khi hồi phục sau mổ).
Sau khi kiểm soát nguồn mạch cấp máu cho thực quản nhưng do tình trạng mất máu cấp và nhiều, dù đã được truyền máu bổ sung và dịch cao phân tử nhưng huyết áp có đôi khi vẫn xuống thấp.
Vì vậy, một ê-kíp các bác sĩ Hồi sức tích cực đã được huy động phối hợp cùng ê-kíp gây mê để giúp cho bệnh nhân duy trì huyết áp ổn định, bảo đảm cho cuộc mổ diễn ra thuận lợi…
Sau phẫu thuật, bệnh nhân đã kiểm soát hoàn toàn tình trạng chảy máu. Các ngày sau, tình trạng suy đa cơ quan do mất máu nhiều cũng dần hồi phục.
Bệnh nhân dần hồi tỉnh, rút được ống thở, duy trì các thuốc tim mạch và hô hấp, tình trạng bệnh nhân dần ổn định, vết mổ phục hồi tốt, không rò miệng nối. Chiều ngày 9/5, bệnh nhân đã được xuất viện và tiếp tục theo dõi quản lý bệnh nền.
Để tránh các trường hợp đáng tiếc có thể xảy ra, TS.Nguyễn Minh Trọng khuyến cáo, bệnh nhân thường xuyên có các biểu hiện đau rát thượng vị, ợ hơi, ợ chua, hoặc tiền sử viêm loét dạ dày, trào ngược dạ dày thực quản mạn tính nên nội soi dạ dày tá tràng định kỳ đánh giá mức độ loét và có hướng can thiệp phù hợp.
Ngoài ra, việc khám định kỳ còn giúp tầm soát sớm các ung thư đường tiêu hóa. Nếu bệnh nhân có biểu hiện nôn ra máu hoặc đại tiện phân đen cần nhập viện ngay để quản lý sớm, tránh nguy cơ biến chứng nặng.
-
Y tế số và cuộc cách mạng dữ liệu đang thay đổi ngành y Việt Nam -
Người Việt tiêu thụ muối gần gấp đôi mức khuyến cáo của Tổ chức Y tế thế giới -
Tin mới y tế ngày 16/5: Xây dựng “bộ khung chuẩn” cho bác sỹ y học cổ truyền -
TP.HCM hỗ trợ toàn diện Bệnh viện Bà Rịa, hướng tới bệnh viện cửa ngõ phía Đông Nam -
Tuần Lễ Vàng 2026 - Tiếp thêm hy vọng cho các gia đình hiếm muộn -
Dịch sốt xuất huyết tăng cao, chuyên gia cảnh báo biến chứng nặng của bệnh -
Tin mới y tế ngày 15/5: Giảm nguy cơ lây bệnh lao trong cộng đồng
-
 Top 10 Doanh nghiệp Đổi mới sáng tạo và Kinh doanh hiệu quả 2026 ngành công nghệ - viễn thông - chuyển đổi số
Top 10 Doanh nghiệp Đổi mới sáng tạo và Kinh doanh hiệu quả 2026 ngành công nghệ - viễn thông - chuyển đổi số -
 Công bố Top 10 Doanh nghiệp Bán lẻ Đổi mới sáng tạo và Kinh doanh hiệu quả năm 2026
Công bố Top 10 Doanh nghiệp Bán lẻ Đổi mới sáng tạo và Kinh doanh hiệu quả năm 2026 -
 Công bố Top 10 Doanh nghiệp Đổi mới sáng tạo và Kinh doanh hiệu quả 2026 ngành Thực phẩm - Đồ uống
Công bố Top 10 Doanh nghiệp Đổi mới sáng tạo và Kinh doanh hiệu quả 2026 ngành Thực phẩm - Đồ uống -
 Thấp tầng khan hiếm phía Tây Hà Nội: An khánh Ecomony và dư địa tăng giá tại Bắc An Khánh
Thấp tầng khan hiếm phía Tây Hà Nội: An khánh Ecomony và dư địa tăng giá tại Bắc An Khánh -
 EVF công bố bổ nhiệm nhân sự cấp cao
EVF công bố bổ nhiệm nhân sự cấp cao -
 Hoàng Thu Hiền: Kinh doanh món ăn gia đình bằng sự tử tế và cái tâm của người làm mẹ
Hoàng Thu Hiền: Kinh doanh món ăn gia đình bằng sự tử tế và cái tâm của người làm mẹ